メラノーマ・血管肉腫センター
センター長挨拶
わが国は本格的な超高齢社会に突入し、皮膚がん患者の数も年々増加しています。診断技術の向上により、皮膚がんの早期発見も増えており、特に悪性黒色腫(メラノーマ)や皮膚血管肉腫といった予後に大きく関わる皮膚がんに対する診療の重要性が増しています。
メラノーマは皮膚がんの中でも特に進行が早く、治療の難しいがんのひとつですが、2014年に日本で世界に先駆けて免疫チェックポイント阻害薬(オプジーボ)が承認されて以降、分子標的治療薬や免疫療法など、治療の選択肢は大きく広がりました。これにより、診断、手術、薬物療法、放射線治療を組み合わせた、より高度で専門的な治療が求められるようになっています。
さらに、メラノーマは遺伝子変異の量が非常に多く、免疫応答性も高いことから、新たな創薬・治療開発の重要な対象として国内外で活発に研究が進められています。当センターにおいても、最新の臨床試験や基礎研究を積極的に展開し、より有効な診断法・治療法の確立を目指しています。
こうした取り組みを一層強化するため、名古屋市立大学では2025年度に、これまでのメラノーマセンターの機能を拡充し、「メラノーマ・血管肉腫センター」を設立しました。皮膚科を中心に、腫瘍内科、形成外科、放射線科、病理診断科など多職種の専門家が連携する体制を整え、患者さん一人ひとりに最適な医療を提供しています。また、紹介患者さんやセカンドオピニオンにも広く対応し、全国の皮膚がん診療の拠点となることを目指しています。
私たちは、メラノーマや皮膚血管肉腫、その他の皮膚希少がんに対して、早期発見と個別化治療の推進により、患者さんの予後の改善とQOL(生活の質)の向上を目指してまいります。今後も、臨床・研究・教育のすべての面から本領域の発展に貢献してまいります。
名古屋市立大学 メラノーマ・血管肉腫センター
センター長 森田明理
メラノーマは皮膚がんの中でも特に進行が早く、治療の難しいがんのひとつですが、2014年に日本で世界に先駆けて免疫チェックポイント阻害薬(オプジーボ)が承認されて以降、分子標的治療薬や免疫療法など、治療の選択肢は大きく広がりました。これにより、診断、手術、薬物療法、放射線治療を組み合わせた、より高度で専門的な治療が求められるようになっています。
さらに、メラノーマは遺伝子変異の量が非常に多く、免疫応答性も高いことから、新たな創薬・治療開発の重要な対象として国内外で活発に研究が進められています。当センターにおいても、最新の臨床試験や基礎研究を積極的に展開し、より有効な診断法・治療法の確立を目指しています。
こうした取り組みを一層強化するため、名古屋市立大学では2025年度に、これまでのメラノーマセンターの機能を拡充し、「メラノーマ・血管肉腫センター」を設立しました。皮膚科を中心に、腫瘍内科、形成外科、放射線科、病理診断科など多職種の専門家が連携する体制を整え、患者さん一人ひとりに最適な医療を提供しています。また、紹介患者さんやセカンドオピニオンにも広く対応し、全国の皮膚がん診療の拠点となることを目指しています。
私たちは、メラノーマや皮膚血管肉腫、その他の皮膚希少がんに対して、早期発見と個別化治療の推進により、患者さんの予後の改善とQOL(生活の質)の向上を目指してまいります。今後も、臨床・研究・教育のすべての面から本領域の発展に貢献してまいります。
名古屋市立大学 メラノーマ・血管肉腫センター
センター長 森田明理
名古屋市立大学メラノーマ・血管肉腫センターについて
名古屋市立大学メラノーマ・血管肉腫センターは本邦におけるメラノーマ、皮膚血管肉腫及び各種皮膚希少癌の研究と治療の進歩、予防に取り組むために、名古屋市立大学メラノーマセンターが拡張される形で設立されました。我々の目標はメラノーマ・皮膚血管肉腫・皮膚希少癌の早期診断、早期治療および新規治療の開発により、将来的なこれらの疾患による死亡をゼロにすることです。
名古屋市立大学メラノーマ・血管肉腫センターは、皮膚科医、腫瘍内科医、皮膚外科医、病理医、形成外科医、放射線科医、研究者、看護師などの多職種が一つ屋根の下で協力し、受診から最短期間での治療への到達し、メラノーマ患者さんへのサポート体制を構築し、多くの患者さんの治療を通じた本邦でのメラノーマ研究に寄与しています。
2010年度より現在まで、当院へ受診されたメラノーマ患者さんの数および2015年度からの皮膚悪性腫瘍患者さんの数は以下の通りです。
名古屋市立大学メラノーマ・血管肉腫センターは、皮膚科医、腫瘍内科医、皮膚外科医、病理医、形成外科医、放射線科医、研究者、看護師などの多職種が一つ屋根の下で協力し、受診から最短期間での治療への到達し、メラノーマ患者さんへのサポート体制を構築し、多くの患者さんの治療を通じた本邦でのメラノーマ研究に寄与しています。
2010年度より現在まで、当院へ受診されたメラノーマ患者さんの数および2015年度からの皮膚悪性腫瘍患者さんの数は以下の通りです。
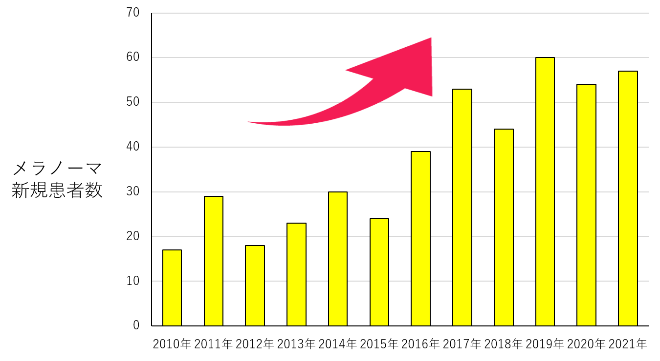
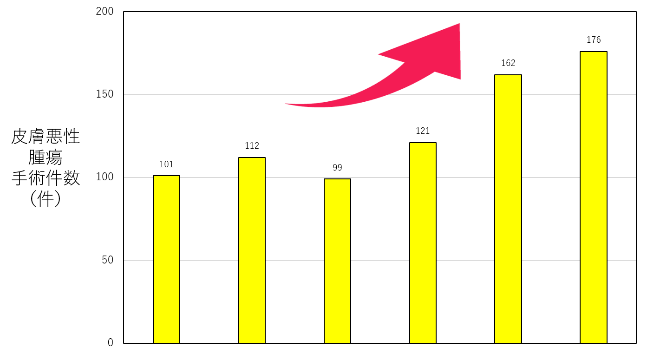
メラノーマ・血管肉腫センターに携わる診療チーム
(令和7年4月1日現在)
| 氏名 | 役職 | |
| センター長 | 森田 明理 | 皮膚科 部長 |
| 副センター長 | 加藤 裕史 | 皮膚科 副部長 |
| 小松 弘和 | 臨床腫瘍部 部長 | |
| 樋渡 昭雄 | 中央放射線部 部長 | |
| 荻野 浩幸 | 西部医療センター 陽子線治療科 部長 | |
| 村瀬 貴幸 | 病理診断部 副部長 | |
| 中村 亮太 | 形成外科 助教 |

メラノーマとは?
メラノーマは、皮膚がんの中で最も生命予後に関わる疾患です。「メラノサイト」と呼ばれる皮膚の色(メラニン)を作る細胞から出現し、血液とリンパ系を介して肺、肝臓、脳などの遠隔臓器に転移する可能性があります。
メラノサイトは、紫外線(太陽光線)から皮膚を守るためにメラニンを生成します。このメラノサイトが小児期や思春期に皮膚に集まると、ほくろが形成されます。メラノーマは、異常なメラノサイトが制御不能な状態で増殖することで発生します。メラノーマは皮膚だけでなく、口腔内や眼の粘膜など、いろいろな場所に発症する可能性があります。
メラノサイトは、紫外線(太陽光線)から皮膚を守るためにメラニンを生成します。このメラノサイトが小児期や思春期に皮膚に集まると、ほくろが形成されます。メラノーマは、異常なメラノサイトが制御不能な状態で増殖することで発生します。メラノーマは皮膚だけでなく、口腔内や眼の粘膜など、いろいろな場所に発症する可能性があります。
原因
欧米で発生するメラノーマはその多くが紫外線の過剰照射によるものとされていますが、日本人においては紫外線に関連しないタイプのものが約半数であり、特に手足や指先などに生じるタイプが多いとされています。
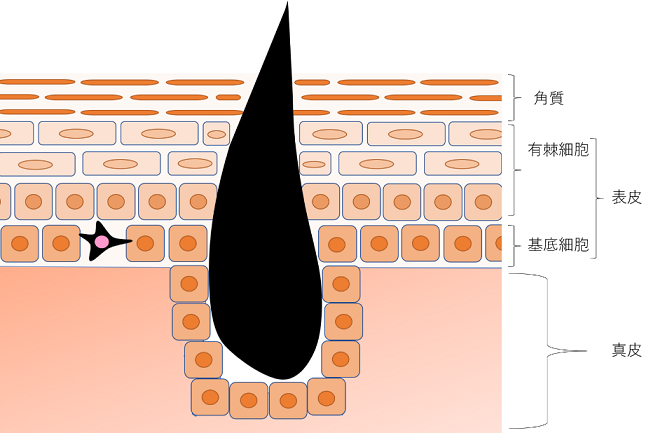
メラノーマの広がり方
早期のメラノーマは皮膚の表面で発生し、あたかも通常のほくろのように見えます。そのまま治療されずに進行すると皮膚の深い部分(真皮)に広がります。そこからリンパ系や血流に入り、肺、肝臓、脳、骨など体の他の部位に転移することがあります。このような広がりは転移と呼ばれます。
メラノーマの診断
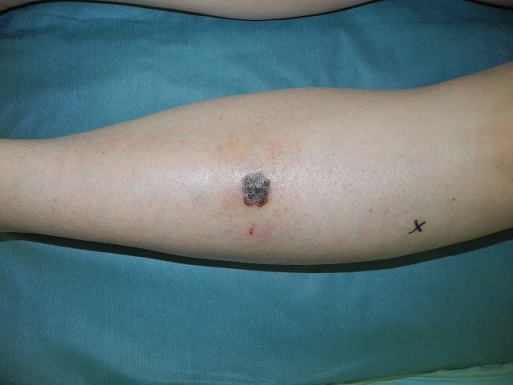
メラノーマは多くが皮膚にあるほくろもしくはシミのような病変から始まります。もし、皮膚に新しい形のおかしなほくろを見つけたり、古いほくろの形が変化し始めたりしたら、すぐに医師の診断を受けるようにしてください。
ほくろやシミを主訴に当院を受診された場合、まずは皮膚腫瘍を専門とする皮膚科医による視診とダーモスコピー検査が行われます。ダーモスコピーは写真にあるような拡大鏡で、光の反射を利用して病変を診察する器具で、この診察時には痛みなどはありません。
ほくろやシミを主訴に当院を受診された場合、まずは皮膚腫瘍を専門とする皮膚科医による視診とダーモスコピー検査が行われます。ダーモスコピーは写真にあるような拡大鏡で、光の反射を利用して病変を診察する器具で、この診察時には痛みなどはありません。
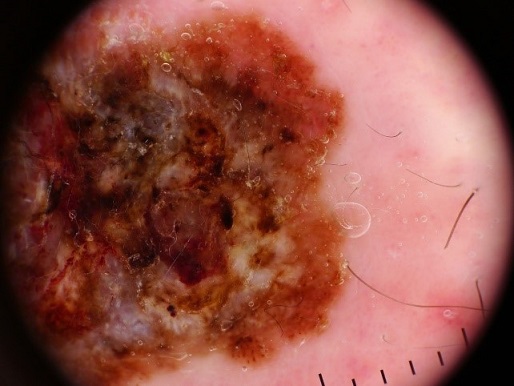
その後、疑わしい病変に対しては組織検査が行われます。
*ただし、病変のタイプによっては全摘生検(全体を切除して検査を行う方法)や、明らかにメラノーマと診断がつくタイプについては生検を行わずに手術等の治療に移ることもあります。
組織検査で数ミリの組織を採取したら、それを病理検査(顕微鏡で診断をつける検査)に提出し、7-10日程度で診断がつきます。
メラノーマの確定診断がついたら、転移があるかないかを調べるために画像検査を行います。画像検査の種類は患者さんの状態と腫瘍の進行によって異なりますがCT検査、MRI検査、PET-CT検査、腫瘍マーカー検査(血液)、高周波エコーなどがあります。
*ただし、病変のタイプによっては全摘生検(全体を切除して検査を行う方法)や、明らかにメラノーマと診断がつくタイプについては生検を行わずに手術等の治療に移ることもあります。
組織検査で数ミリの組織を採取したら、それを病理検査(顕微鏡で診断をつける検査)に提出し、7-10日程度で診断がつきます。
メラノーマの確定診断がついたら、転移があるかないかを調べるために画像検査を行います。画像検査の種類は患者さんの状態と腫瘍の進行によって異なりますがCT検査、MRI検査、PET-CT検査、腫瘍マーカー検査(血液)、高周波エコーなどがあります。
メラノーマの治療
メラノーマの治療は患者さんの年齢や健康状態、腫瘍の進行度などにより複雑に変化します。名古屋市立大学メラノーマセンターでは、複数の医師による意見を基に、あなたに最適な治療法を提案します。
メラノーマは、O、I、II、III、IVのいずれかの病期で分類されます(更に細かく分類するとサブステージ(a-d)があります)。黒色腫の各ステージと関連する治療経路の概要を示しています。
メラノーマは、O、I、II、III、IVのいずれかの病期で分類されます(更に細かく分類するとサブステージ(a-d)があります)。黒色腫の各ステージと関連する治療経路の概要を示しています。
悪性黒色腫の病期と考えられる治療法
| ステージ0 | この段階では、腫瘍は皮膚の表面(表皮)の細胞内にとどまっており、深いところ(真皮)には浸潤していません。そのため、5mm程度のマージンをつけて切除する方法が主な治療法です。 |
| ステージI | ステージIの黒色腫は、潰瘍(表面のきず)を伴わない厚さ2mmまでのもの、または潰瘍を伴う厚さ1mmまでのものがあります。外科的切除が主な治療法です。リンパ節へのメラノーマの転移を調べるために、センチネルリンパ節生検が検討される場合があります。 |
| ステージII | ステージIIの黒色腫は、厚さと潰瘍化によって定義されます。潰瘍の有無にかかわらず2mm以上の厚さの腫瘍と、潰瘍のある1~2mmの腫瘍があります。 外科的切除が主な治療法で、メラノーマのリンパ節への転移を調べるためにセンチネルリンパ節生検が考慮されることもあります。 |
| ステージIII | ステージIIIの黒色腫は、どのような厚さのものでもよく、近くのリンパ節や組織に広がっていることがあります。外科的切除が主な治療法です。リンパ節郭清(関係部位内のすべてのリンパ節を切除すること)、薬物療法、放射線療法が検討されることもあります。 |
| IV期 | IV期のメラノーマは、厚さは問わず、遠隔リンパ節や遠隔部位(肺、肝臓、脳、骨など)への広がり(転移)を認めます。手術または免疫療法や分子標的療法を含む全身(薬物)療法が推奨される場合があります。また、放射線療法が行われることもあります。 |
ステージ0、I、II(早期)のメラノーマに対する最も一般的な治療法は、手術です。早期に発見された場合、メラノーマの90%は単純な手術だけで治癒することができます。
ステージIIIまたはIV(進行期)のメラノーマと診断された場合、手術、薬物療法、放射線など、さまざまな治療法を組み合わせて受けることが推奨されます。
ステージIIIまたはIV(進行期)のメラノーマと診断された場合、手術、薬物療法、放射線など、さまざまな治療法を組み合わせて受けることが推奨されます。
メラノーマの手術
メラノーマの手術は原発(皮膚の病変)に対するものと転移病変に対するものに分かれます。
・原発に対する手術
腫瘍の厚みにもよりますが、5mm~2cmの安全マージン(正常組織も含めた切除)をとって腫瘍を切除します。切除後は単純に縫合ができれば図のような縫合創となりますが、単純に縫合ができない場合などは皮弁術、植皮術などによる再建が必要になります。一般的には植皮術が選択されますが、整容的に問題が大きな顔面などでは皮弁術による再建も選択される場合があります。
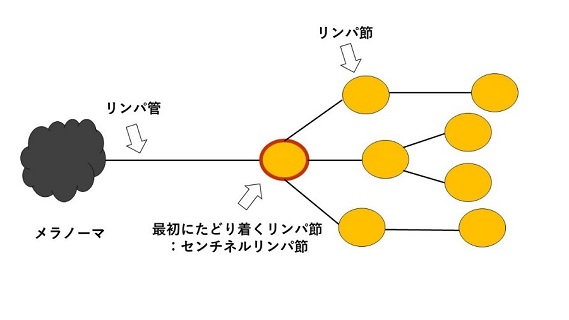
・センチネルリンパ節生検
「センチネル」とは、「見張り」という意味で、センチネルリンパ節とは、腫瘍から最初にたどり着くリンパ節のことを言います。一般に転移を起こす際には原発からリンパ管を通って最初のリンパ節にたどり着き、そこから新たなリンパ管を通って次のリンパ節に移るといった経路で転移が進行します。このとき最初にたどり着くリンパ節を採取して、転移があるかないかを確かめることで、転移が無ければ他のリンパ節も大丈夫、万が一転移があった場合には他のリンパ節にも転移が起きている可能性があるため、追加治療を検討するという判断材料になります。
センチネルリンパ節生検を行う場合、通常は手術の前日にセンチネルリンフォシンチグラフィを行います。これは、微量な放射線を生じる注射を局所(腫瘍の周辺)に注射し、その後その放射線の流れを観察することでどのリンパ節に最初にたどり着くかを確かめる方法です。一般に下肢や腹部付近などではそけい部に、腕や胸付近では腋窩部に、顔面や頭部では下顎や頚部などにセンチネルリンパ節を見つけることができます。
更に手術当日は緑色の色素を腫瘍辺縁に注射し、センチネルリンパ節に色をつけると共に、蛍光法(特殊な光を当てるとリンパ節が光る)も併用してリンパ節を同定します。
・原発に対する手術
腫瘍の厚みにもよりますが、5mm~2cmの安全マージン(正常組織も含めた切除)をとって腫瘍を切除します。切除後は単純に縫合ができれば図のような縫合創となりますが、単純に縫合ができない場合などは皮弁術、植皮術などによる再建が必要になります。一般的には植皮術が選択されますが、整容的に問題が大きな顔面などでは皮弁術による再建も選択される場合があります。
・センチネルリンパ節生検
「センチネル」とは、「見張り」という意味で、センチネルリンパ節とは、腫瘍から最初にたどり着くリンパ節のことを言います。一般に転移を起こす際には原発からリンパ管を通って最初のリンパ節にたどり着き、そこから新たなリンパ管を通って次のリンパ節に移るといった経路で転移が進行します。このとき最初にたどり着くリンパ節を採取して、転移があるかないかを確かめることで、転移が無ければ他のリンパ節も大丈夫、万が一転移があった場合には他のリンパ節にも転移が起きている可能性があるため、追加治療を検討するという判断材料になります。
センチネルリンパ節生検を行う場合、通常は手術の前日にセンチネルリンフォシンチグラフィを行います。これは、微量な放射線を生じる注射を局所(腫瘍の周辺)に注射し、その後その放射線の流れを観察することでどのリンパ節に最初にたどり着くかを確かめる方法です。一般に下肢や腹部付近などではそけい部に、腕や胸付近では腋窩部に、顔面や頭部では下顎や頚部などにセンチネルリンパ節を見つけることができます。
更に手術当日は緑色の色素を腫瘍辺縁に注射し、センチネルリンパ節に色をつけると共に、蛍光法(特殊な光を当てるとリンパ節が光る)も併用してリンパ節を同定します。
メラノーマに対する放射線治療
放射線療法は、X線や電子線を用いてがん細胞のDNAを損傷させ、がん細胞を死滅させる方法です。正常な細胞はDNAの損傷を修復することができますが、がん細胞はその能力が低いため、放射線療法の影響を受けると死滅します。ただし、メラノーマの細胞は放射線に対する耐性が他のがんと比較して高く、通常の病変に対しては用いられることは少ないとされています。
・転移病変に対する照射
脳転移や骨転移に対して行われます。特に脳転移については腫瘍からの出血などを合併した場合命に関わることもあり、早期に放射線治療を行うことが必要です。
・免疫チェックポイント阻害薬との併用療法
一部の腫瘍もしくは複数の腫瘍に放射線照射を行い、腫瘍を一部分解することで腫瘍抗原(腫瘍の一部)を体に認識させ、免疫チェックポイント阻害薬の効き目を強くするという治療です。薬物療法の効果が不十分な方などに対して行われることがあります。
・陽子線治療、重粒子線治療
陽子線治療は、水素の原子核(陽子)を加速して作る「陽子線」を用いた治療です。陽子線治療は治療効果が高く、体への負担や副作用が軽いことから従来の放射線で治療できなかった複数の疾患に対して効果的に治療が可能です。陽子線治療についての詳細はこちらの名古屋市立大学附属西部医療センター 陽子線治療センターHPをご覧ください。
・転移病変に対する照射
脳転移や骨転移に対して行われます。特に脳転移については腫瘍からの出血などを合併した場合命に関わることもあり、早期に放射線治療を行うことが必要です。
・免疫チェックポイント阻害薬との併用療法
一部の腫瘍もしくは複数の腫瘍に放射線照射を行い、腫瘍を一部分解することで腫瘍抗原(腫瘍の一部)を体に認識させ、免疫チェックポイント阻害薬の効き目を強くするという治療です。薬物療法の効果が不十分な方などに対して行われることがあります。
・陽子線治療、重粒子線治療
陽子線治療は、水素の原子核(陽子)を加速して作る「陽子線」を用いた治療です。陽子線治療は治療効果が高く、体への負担や副作用が軽いことから従来の放射線で治療できなかった複数の疾患に対して効果的に治療が可能です。陽子線治療についての詳細はこちらの名古屋市立大学附属西部医療センター 陽子線治療センターHPをご覧ください。
薬物療法
薬物療法には進行期(転移を来してしまった状態)とアジュバント(手術後)の2つの使用方法があり、病期やその他の健康状態によって最適な治療法が決定されます。
現在、メラノーマの治療には、主に分子標的治療薬と免疫療法の2種類の薬物療法が用いられています。
・分子標的治療薬
分子標的治療薬は、メラノーマが増殖・転移する原因となるメラノーマ細胞内の特定の遺伝子変異(BRAF遺伝子変異)を阻害することで、がんの増殖を抑制する薬剤です。これは、急速に分裂する細胞を単に殺すことを目的とした化学療法のような非特異的治療とは異なります。日本人のメラノーマの約20%にこの遺伝子変異があるとされています。
・代表的な薬剤
タフィンラー®・メキニスト®
ビラフトビ®・メクトビ®
ゼルボラフ®
・免疫チェックポイント阻害薬
免疫チェックポイント阻害薬は、体内の免疫系を活性化させ、メラノーマ細胞を探し出して闘わせる方法です。免疫チェックポイント阻害薬は、遺伝子変異検査の結果にかかわらず、使用が可能です。
・代表的な薬剤
オプジーボ®
キイトルーダ®
ヤーボイ®
現在、メラノーマの治療には、主に分子標的治療薬と免疫療法の2種類の薬物療法が用いられています。
・分子標的治療薬
分子標的治療薬は、メラノーマが増殖・転移する原因となるメラノーマ細胞内の特定の遺伝子変異(BRAF遺伝子変異)を阻害することで、がんの増殖を抑制する薬剤です。これは、急速に分裂する細胞を単に殺すことを目的とした化学療法のような非特異的治療とは異なります。日本人のメラノーマの約20%にこの遺伝子変異があるとされています。
・代表的な薬剤
タフィンラー®・メキニスト®
ビラフトビ®・メクトビ®
ゼルボラフ®
・免疫チェックポイント阻害薬
免疫チェックポイント阻害薬は、体内の免疫系を活性化させ、メラノーマ細胞を探し出して闘わせる方法です。免疫チェックポイント阻害薬は、遺伝子変異検査の結果にかかわらず、使用が可能です。
・代表的な薬剤
オプジーボ®
キイトルーダ®
ヤーボイ®
がんゲノム検査
「がんゲノム医療」とは、患者さん毎にがんの原因を明らかにし、より適した治療薬を選択する次世代のがん治療です。100以上のがんに関連する遺伝子を1回の検査で網羅的に解析し、遺伝子異常に関連する分子標的治療を探すための検査であり、標準治療で効果不十分な方に行うことができます。がんゲノム医療については名古屋市立大学がんゲノム外来をご参照ください。


皮膚血管肉腫とは?
皮膚血管肉腫は、皮膚に発生する稀な悪性腫瘍で、特に頭や顔、首などに発生します。最初の症状は周囲の境界が分かりにくい赤みや紫の斑点ですが、進行すると盛り上がりや傷をつくり、出血することが多いのが特徴です。症状が軽度のうちは打ち身や外傷と誤認されることがあり、診断が遅れることがあります。さらに腫瘍自体が飛び石状(連続せずに)広がる特徴があり、全体像の把握が困難なことが多い疾患です。
皮膚血管肉腫はとても珍しい腫瘍ですが、近年の高齢化に伴って患者さんの数が増加してきているといわれています。アメリカでは100万人あたり2.1人、イギリスでは1.5人が発症するといわれており、日本でも年間300人程度の患者さんが新規発症すると推定されています(推定発症率100万人あたり2.5人程度)。現在、名市大も含めた全国の医療機関で皮膚血管肉腫の疫学調査が行われています(皮膚悪性腫瘍レジストリ研究)
皮膚血管肉腫は進行が早く、転移を起こしたり命に関わる可能性のある疾患であり、適切な診断、治療を早期に開始する事が望ましいとされています。皮膚血管肉腫の診断には臨床的な観察に加え、皮膚組織の採取(皮膚生検)検査が必須です。採取した組織を特殊な免疫染色検査などを用いて病理診断医が診断し、確定診断をつけます。また、転移の評価についてはCTやMRI、PET/CT検査などを用いた検査を行います。
皮膚血管肉腫はとても珍しい腫瘍ですが、近年の高齢化に伴って患者さんの数が増加してきているといわれています。アメリカでは100万人あたり2.1人、イギリスでは1.5人が発症するといわれており、日本でも年間300人程度の患者さんが新規発症すると推定されています(推定発症率100万人あたり2.5人程度)。現在、名市大も含めた全国の医療機関で皮膚血管肉腫の疫学調査が行われています(皮膚悪性腫瘍レジストリ研究)
皮膚血管肉腫は進行が早く、転移を起こしたり命に関わる可能性のある疾患であり、適切な診断、治療を早期に開始する事が望ましいとされています。皮膚血管肉腫の診断には臨床的な観察に加え、皮膚組織の採取(皮膚生検)検査が必須です。採取した組織を特殊な免疫染色検査などを用いて病理診断医が診断し、確定診断をつけます。また、転移の評価についてはCTやMRI、PET/CT検査などを用いた検査を行います。
皮膚血管肉腫の治療
手術療法
一般的に皮膚血管肉腫に対する一次治療は手術とされています。広いマージンをとって切除し、特に頭部では深部への浸潤がある場合、棒状腱膜(頭の筋肉の膜)や骨膜を合併切除する必要がある場合もあります。しかしながら前述の通り皮膚血管肉腫は連続して広がらずに、飛び石状に広がることがあり、更に受診時既にかなりの大きさになっている場合もあることなどから、大部分の方については手術適応がない事が多い状況です。
放射線療法
手術が困難な場合には全身状態を加味して化学療法と併用した科学放射線治療を行います。また、手術後の局所制御目的での照射を行う事もあります。当院では最新鋭の器機を使用して周囲の正常組織へのダメージを極力予防できるよう放射線治療専門医の先生の元で治療を行います。名古屋市立大学病院 放射線治療科をご参照ください。
化学療法
皮膚血管肉腫に対する化学療法はタキサン系抗がん剤(主にパクリタキセル)が第一選択として用いられます。初期の治療としては放射線治療と組み合わせた治療を行い、その後再発を予防するために治療を継続することがあります。その他の選択肢としてパゾパニブ、エリブリン、トラベクテジンなどの薬剤が使用されます。また、がんゲノム検査などを通して、検査結果によっては免疫チェックポイント阻害薬が用いられる事があります。さらに、当院ではいくつかの治験についても取り扱っています(治験・臨床試験についてはこちら)
名古屋市立大学メラノーマ・血管肉腫センターへの受診方法
患者様へ
名古屋市立大学メラノーマ・血管肉腫センターでは直接受診(紹介状なしの受診)は承っておりません。必ずかかりつけの医師に相談の上、下記へお申し込みいただくようお願いいたします。
かかりつけ医の皆様へ
メラノーマセンターへの受診に際しては、以下の資料をご準備いただき、下記へ電話もしくは電子メールでお申し込みください。
必要な資料(①は必須、②から⑤は検査を行っていれば事前にご送付ください)
① 診療情報提供書
② 病変の臨床写真
③ 画像検査データおよび読影レポート
④ 病理プレパラートおよび病理レポート
⑤ 病理ブロックもしくは未染標本10枚
*受診に際して、お申し込み資料を皮膚腫瘍担当医が確認させていただき、複数診療科での検討が必要な場合はメラノーマセンター外来で、疑い例で診断がメインの症例などについてはまず皮膚科腫瘍専門医の外来で対応させていただくように割り振りをさせていただきます。
必要な資料(①は必須、②から⑤は検査を行っていれば事前にご送付ください)
① 診療情報提供書
② 病変の臨床写真
③ 画像検査データおよび読影レポート
④ 病理プレパラートおよび病理レポート
⑤ 病理ブロックもしくは未染標本10枚
*受診に際して、お申し込み資料を皮膚腫瘍担当医が確認させていただき、複数診療科での検討が必要な場合はメラノーマセンター外来で、疑い例で診断がメインの症例などについてはまず皮膚科腫瘍専門医の外来で対応させていただくように割り振りをさせていただきます。
臨床試験について

当センターでは現在以下の臨床試験を行っております。
臨床試験の適応やご質問などにつきましては名古屋市立大学病院臨床研究開発支援センターまでお問い合わせください。
現在当院で行っているメラノーマに関わる臨床試験は以下の通りです。
○医師主導治験・企業治験
1)メラノーマ
・根治切除不能悪性黒色腫(メラノーマ)治療におけるニボルマブとのTM5614併用の安全性・有効性を検討する第III相試験
・A Randomized, Double-Blind Study to compare Pharmacokinetics, between ABP 206 and Nivolumab (Opdivo®) in Resected Stage III or IV Melanoma Subjects in the adjuvant setting,
・PD-1またはPD-L1阻害薬による治療歴のない切除不能または転移性悪性黒色腫患者を対象に、HBI-8000とニボルマブとの併用投与をプラセボとニボルマブとの併用投与と比較する、多施設共同、無作為化、二重盲検、第3相試験
2)皮膚血管肉腫
・皮膚血管肉腫に対するパクリタキセルとTM5614併用の安全性・有用性を検討する第II相試験
・切除不能皮膚血管肉腫に対するペムブロリズマブ+レンバチニブ併用療法の第II相医師主導治験(NCCH2213/PLAS)
3)皮膚希少癌
・ダロルタミド単剤またはLH-RH製剤との併用による進行期乳房外パジェット病に対する内分泌療法第II相臨床試験
○臨床試験
1)メラノーマ
・足底悪性黒色腫術後皮膚欠損に対する再建方法の比較
・術後SATGE IIB-C, III爪部悪性黒色腫における術後補助療法および無治療経過観察の予後比較に関する多機関共同後ろ向き研究
・進行期BRAF 陽性悪性黒色腫(メラノーマ)に対する免疫チェックポイント阻害薬またはBRAF/MEK 阻害薬を先行する逐次療法の実臨床における薬剤選択や有用性を探索する多機関共同前向き観察研究(B-CHECK-SW study)
・悪性黒色腫における免疫チェックポイント阻害薬治療の効果予測に関する研究
・BRAF陽性悪性黒色腫に対するBRAF・MEK阻害薬および抗PD-1抗体を用いた術後補助療法の臨床効果に関する多機関共同後ろ向き観察研究
・JCOG 1602:爪部悪性黒色腫に対する指趾骨温存切除の非ランダム化検証的試験
2)皮膚血管肉腫
・頭頸部皮膚血管肉腫に対する一次治療に関する多施設共同後ろ向き研究
3)皮膚希少癌
・根治切除不能な進行・再発の上皮系皮膚悪性腫瘍に対するニボルマブ投与に関する後ろ向き観察研究
・進行期乳房外パジェット病に対する全身薬物療法の効果に関する多施設共同後ろ向き研究
・乳房外パジェット病における免疫学的因子の解析と予後との相関に関する研究
・メルケル細胞癌における免疫チェックポイント阻害薬治療の効果予測に関する研究
・悪性汗器官腫瘍に対する化学療法の有効性に関する後方視的検討
・乳房外パジェット病、メルケル細胞癌の遺伝子変異サブタイプ解析
4)その他
・皮膚悪性腫瘍レジストリ研究 Japan Skin Cancer Registry Study (JSCaRS)
・皮膚がんにおける個別化医療推進を目的とした癌ゲノムパネル使用法の解析
・皮膚・皮下腫瘍切除術における合併症とそのリスクファクターに関する研究
・酵素蛍光による皮膚癌診断
・皮膚腫瘍サンプリングと遺伝子解析によるバイオマーカーの探索
・皮膚悪性腫瘍の受診動機と病期・予後に関する多施設共同観察研究
・グルコース-6-リン酸脱水素酵素による免疫チェックポイント阻害薬効果予測についての後ろ向き観察研究
・血中循環DNA/RNA解析に基づく皮膚がん再発モニタリング
・皮膚悪性腫瘍における腸内細菌叢と治療効果の解析
・C-CAT情報活用による国内皮膚悪性腫瘍遺伝子変異調査
・RNA in situハイブリダイゼーションによる皮膚腫瘍におけるウイルス核酸の検出
・皮膚悪性腫瘍におけるサイトカイン動態分析
臨床試験の適応やご質問などにつきましては名古屋市立大学病院臨床研究開発支援センターまでお問い合わせください。
現在当院で行っているメラノーマに関わる臨床試験は以下の通りです。
○医師主導治験・企業治験
1)メラノーマ
・根治切除不能悪性黒色腫(メラノーマ)治療におけるニボルマブとのTM5614併用の安全性・有効性を検討する第III相試験
・A Randomized, Double-Blind Study to compare Pharmacokinetics, between ABP 206 and Nivolumab (Opdivo®) in Resected Stage III or IV Melanoma Subjects in the adjuvant setting,
・PD-1またはPD-L1阻害薬による治療歴のない切除不能または転移性悪性黒色腫患者を対象に、HBI-8000とニボルマブとの併用投与をプラセボとニボルマブとの併用投与と比較する、多施設共同、無作為化、二重盲検、第3相試験
2)皮膚血管肉腫
・皮膚血管肉腫に対するパクリタキセルとTM5614併用の安全性・有用性を検討する第II相試験
・切除不能皮膚血管肉腫に対するペムブロリズマブ+レンバチニブ併用療法の第II相医師主導治験(NCCH2213/PLAS)
3)皮膚希少癌
・ダロルタミド単剤またはLH-RH製剤との併用による進行期乳房外パジェット病に対する内分泌療法第II相臨床試験
○臨床試験
1)メラノーマ
・足底悪性黒色腫術後皮膚欠損に対する再建方法の比較
・術後SATGE IIB-C, III爪部悪性黒色腫における術後補助療法および無治療経過観察の予後比較に関する多機関共同後ろ向き研究
・進行期BRAF 陽性悪性黒色腫(メラノーマ)に対する免疫チェックポイント阻害薬またはBRAF/MEK 阻害薬を先行する逐次療法の実臨床における薬剤選択や有用性を探索する多機関共同前向き観察研究(B-CHECK-SW study)
・悪性黒色腫における免疫チェックポイント阻害薬治療の効果予測に関する研究
・BRAF陽性悪性黒色腫に対するBRAF・MEK阻害薬および抗PD-1抗体を用いた術後補助療法の臨床効果に関する多機関共同後ろ向き観察研究
・JCOG 1602:爪部悪性黒色腫に対する指趾骨温存切除の非ランダム化検証的試験
2)皮膚血管肉腫
・頭頸部皮膚血管肉腫に対する一次治療に関する多施設共同後ろ向き研究
3)皮膚希少癌
・根治切除不能な進行・再発の上皮系皮膚悪性腫瘍に対するニボルマブ投与に関する後ろ向き観察研究
・進行期乳房外パジェット病に対する全身薬物療法の効果に関する多施設共同後ろ向き研究
・乳房外パジェット病における免疫学的因子の解析と予後との相関に関する研究
・メルケル細胞癌における免疫チェックポイント阻害薬治療の効果予測に関する研究
・悪性汗器官腫瘍に対する化学療法の有効性に関する後方視的検討
・乳房外パジェット病、メルケル細胞癌の遺伝子変異サブタイプ解析
4)その他
・皮膚悪性腫瘍レジストリ研究 Japan Skin Cancer Registry Study (JSCaRS)
・皮膚がんにおける個別化医療推進を目的とした癌ゲノムパネル使用法の解析
・皮膚・皮下腫瘍切除術における合併症とそのリスクファクターに関する研究
・酵素蛍光による皮膚癌診断
・皮膚腫瘍サンプリングと遺伝子解析によるバイオマーカーの探索
・皮膚悪性腫瘍の受診動機と病期・予後に関する多施設共同観察研究
・グルコース-6-リン酸脱水素酵素による免疫チェックポイント阻害薬効果予測についての後ろ向き観察研究
・血中循環DNA/RNA解析に基づく皮膚がん再発モニタリング
・皮膚悪性腫瘍における腸内細菌叢と治療効果の解析
・C-CAT情報活用による国内皮膚悪性腫瘍遺伝子変異調査
・RNA in situハイブリダイゼーションによる皮膚腫瘍におけるウイルス核酸の検出
・皮膚悪性腫瘍におけるサイトカイン動態分析
セカンドオピニオン
当センターでは積極的にセカンドオピニオンの受け入れも行っております。
詳細は名古屋市立大学病院セカンドオピニオン外来をご確認ください。
詳細は名古屋市立大学病院セカンドオピニオン外来をご確認ください。
<セカンドオピニオン受診の流れについて>
①受診を希望される方は次の書類に必要事項を記入して、検査結果などの資料とともに当院医事課(セカンドオピニオン担当)あて郵送、もしくは直接持参してください。
(注意)電子メール、Faxによる申込受付は行っておりませんのでご注意ください。
・申込書
・診療情報提供書(現在治療中の医師に記入をしてもらってください)
※現在治療中の医療機関の様式でもかまいません。
・同意書(患者さん本人以外の方が受診される場合のみ)
②当院において申込書の内容を確認し、受診日時を決定いたします。
③決定した受診日時は、申込書に記載された連絡先に電話にて連絡するとともに、予約票を郵送にて送付いたします。
④受診される方は必要な資料をお持ちになり予約票に記載された受付にて受診手続きを行ってください。(各資料は、出来るだけ受診前に下記のお問い合わせ先までご郵送、もしくはご持参ください)。手続きが終了しましたら案内された診察室にて診療を受けてください。
【必要な資料】
①診療情報提供書
②病理標本
③病理ブロックもしくは未染標本10枚
(がんゲノム検査、がん遺伝子検査等を行っておりレポートがあれば不要です)
④画像データ
⑤画像読影レポート
⑥病理レポート
⑦臨床写真
⑧その他血液などの検査結果
(注意)電子メール、Faxによる申込受付は行っておりませんのでご注意ください。
・申込書
・診療情報提供書(現在治療中の医師に記入をしてもらってください)
※現在治療中の医療機関の様式でもかまいません。
・同意書(患者さん本人以外の方が受診される場合のみ)
②当院において申込書の内容を確認し、受診日時を決定いたします。
③決定した受診日時は、申込書に記載された連絡先に電話にて連絡するとともに、予約票を郵送にて送付いたします。
④受診される方は必要な資料をお持ちになり予約票に記載された受付にて受診手続きを行ってください。(各資料は、出来るだけ受診前に下記のお問い合わせ先までご郵送、もしくはご持参ください)。手続きが終了しましたら案内された診察室にて診療を受けてください。
【必要な資料】
①診療情報提供書
②病理標本
③病理ブロックもしくは未染標本10枚
(がんゲノム検査、がん遺伝子検査等を行っておりレポートがあれば不要です)
④画像データ
⑤画像読影レポート
⑥病理レポート
⑦臨床写真
⑧その他血液などの検査結果
オンライン・セカンドオピニオン
当センターではオンライン・セカンドオピニオンの受け入れも行っております。
以下、詳細をご確認ください。
以下、詳細をご確認ください。
<オンライン・セカンドオピニオン受診の流れについて>
①受診を希望される方は、052-858-7126(セカンドオピニオン担当あて)にご連絡ください。お電話にて提出書類、オンライン診療システムのご説明をさせていただきます。
(注意)電子メール、FAXによる申込受付は行っておりませんのでご注意ください。
・申込書
・診療情報提供書(現在治療中の医師に記入をしてもらってください)
※現在治療中の医療機関の様式でもかまいません。
・同意書(患者さん本人以外の方が受診される場合のみ)
②オンライン診療システム、melmoをダウンロードしてください。
(melmoのダウンロードはこちら)
本人情報、保険証情報、支払情報の登録後、オンライン診療の利用が可能となります。
利用方法についてご不明点等ございましたら、以下よりご確認ください。
(melmo初めての方へ)
その他ご不明点等ございましたら、以下にお問い合わせください。
株式会社メドレー 患者サポートデスク
TEL:0120-13-1540(平日9時~18時)
③当院において申込書の内容を確認し、受診日時を決定いたします。
④決定した受診日時は、申込書に記載された連絡先に電話にて連絡いたします。
⑤SMSでコードをお送りいたしますので、アプリ上で予約日時確定をお願いします。
⑥当日受診時はアプリ上で担当医より患者さんを呼び出し、受診が開始されます。
⑦受診後、melmoに登録されておりますクレジットカードより自動で引き落としがされます。
【受診料金】
・固定額:43,470円(税込)
【注意事項】※ご一読ください。
・治療のご相談、治験のご相談など(皮膚の直接診察が不要な場合)
対面によるセカンドオピニオンと同様の資料をご用意ください。
・診断のご相談(直接診察が必要な場合)
臨床写真、ダーモスコピー写真をご用意ください。写真の状態によっては診断精度が落ちる可能性があります。診断のご相談をご希望の方につきましては極力、対面セカンドオピニオンをご利用いただくことを推奨します。
【郵送先】
〒467-8602
愛知県名古屋市瑞穂区瑞穂町字川澄1
名古屋市立大学病院 病院管理部医事課セカンドオピニオン担当
(注意)電子メール、FAXによる申込受付は行っておりませんのでご注意ください。
・申込書
・診療情報提供書(現在治療中の医師に記入をしてもらってください)
※現在治療中の医療機関の様式でもかまいません。
・同意書(患者さん本人以外の方が受診される場合のみ)
②オンライン診療システム、melmoをダウンロードしてください。
(melmoのダウンロードはこちら)
本人情報、保険証情報、支払情報の登録後、オンライン診療の利用が可能となります。
利用方法についてご不明点等ございましたら、以下よりご確認ください。
(melmo初めての方へ)
その他ご不明点等ございましたら、以下にお問い合わせください。
株式会社メドレー 患者サポートデスク
TEL:0120-13-1540(平日9時~18時)
③当院において申込書の内容を確認し、受診日時を決定いたします。
④決定した受診日時は、申込書に記載された連絡先に電話にて連絡いたします。
⑤SMSでコードをお送りいたしますので、アプリ上で予約日時確定をお願いします。
⑥当日受診時はアプリ上で担当医より患者さんを呼び出し、受診が開始されます。
⑦受診後、melmoに登録されておりますクレジットカードより自動で引き落としがされます。
【受診料金】
・固定額:43,470円(税込)
【注意事項】※ご一読ください。
・治療のご相談、治験のご相談など(皮膚の直接診察が不要な場合)
対面によるセカンドオピニオンと同様の資料をご用意ください。
・診断のご相談(直接診察が必要な場合)
臨床写真、ダーモスコピー写真をご用意ください。写真の状態によっては診断精度が落ちる可能性があります。診断のご相談をご希望の方につきましては極力、対面セカンドオピニオンをご利用いただくことを推奨します。
【郵送先】
〒467-8602
愛知県名古屋市瑞穂区瑞穂町字川澄1
名古屋市立大学病院 病院管理部医事課セカンドオピニオン担当
