放射線治療科
診療科のご案内
当院は、2020年に放射線治療科が新設され常勤医が着任し、2021年より名古屋市立大学病院の附属病院となりました。
放射線治療は、手術や薬物療法と並ぶ、がん治療の三本柱のひとつで「ひとにやさしい」がん治療です。
からだにやさしい
放射線治療の最大の特徴は、体を切らずに治療することができるため、患者さんの肉体的負担が少なく、しかも機能・形態の温存を可能にすることです。
1日1回約15-30分の治療を何日かにわけて行い、家事や仕事などの日常生活を送りながらの通院治療もできます。
放射線は、電波や光、赤外線や紫外線などと同じ種類のものです。体に光が当たっても、体の中に光が残っているということはありません。放射線も同じで、体の中には残りません。放射線治療をしても、周囲の家族や子供にも、影響はありませんのでご安心ください。
お財布にやさしい
放射線治療の多くは健康保険が適用され、高額療養制度が利用できます。
放射線治療は、手術や薬物療法と並ぶ、がん治療の三本柱のひとつで「ひとにやさしい」がん治療です。
からだにやさしい
放射線治療の最大の特徴は、体を切らずに治療することができるため、患者さんの肉体的負担が少なく、しかも機能・形態の温存を可能にすることです。
1日1回約15-30分の治療を何日かにわけて行い、家事や仕事などの日常生活を送りながらの通院治療もできます。
放射線は、電波や光、赤外線や紫外線などと同じ種類のものです。体に光が当たっても、体の中に光が残っているということはありません。放射線も同じで、体の中には残りません。放射線治療をしても、周囲の家族や子供にも、影響はありませんのでご安心ください。
お財布にやさしい
放射線治療の多くは健康保険が適用され、高額療養制度が利用できます。
ページ内目次
主な疾患と治療法
1.乳癌
1-1.左乳がんの放射線治療:心臓への影響を最小限に、より安全な治療を
左乳がんの放射線治療では、心臓に放射線があたってしまうことが心配されることがあります。
心臓にあたった放射線の量が多いと、治療後数年経ってから心臓の病気になるリスクが高まるという研究もあります。
そのため、当院では、患者さんに大きく息を吸っていただく「深吸気息止め(DIBH)照射」という方法を取り入れて
います。これは、息を大きく吸い込むことで、乳房と心臓の距離を離し、心臓への放射線量を減らすための工夫です。
◎深吸気息止め(DIBH)照射とは?
DIBH照射は、息を大きく吸い込んで、肺を膨らませた状態で放射線を照射する方法です。
これにより、心臓が放射線から離れるため、心臓への影響を最小限に抑えることができます。
左乳がんの放射線治療では、心臓に放射線があたってしまうことが心配されることがあります。
心臓にあたった放射線の量が多いと、治療後数年経ってから心臓の病気になるリスクが高まるという研究もあります。
そのため、当院では、患者さんに大きく息を吸っていただく「深吸気息止め(DIBH)照射」という方法を取り入れて
います。これは、息を大きく吸い込むことで、乳房と心臓の距離を離し、心臓への放射線量を減らすための工夫です。
◎深吸気息止め(DIBH)照射とは?
DIBH照射は、息を大きく吸い込んで、肺を膨らませた状態で放射線を照射する方法です。
これにより、心臓が放射線から離れるため、心臓への影響を最小限に抑えることができます。
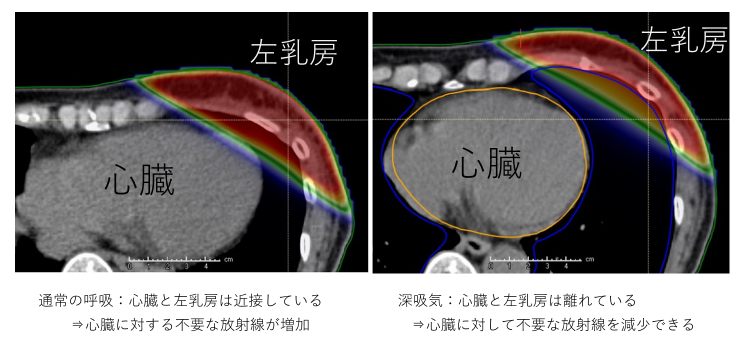
例)左乳房照射時の「深吸気息止め照射」
◎体表面画像誘導放射線治療(SGRT)とは?
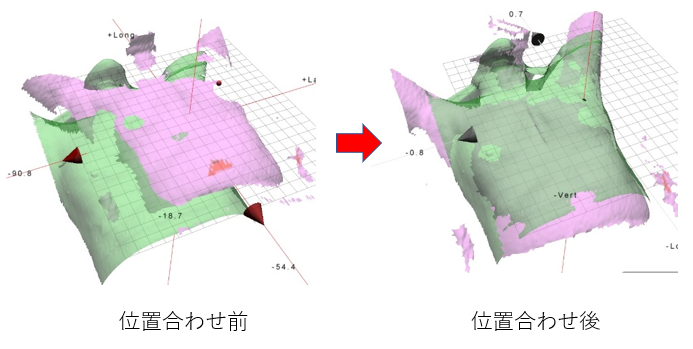
体表面画像誘導放射線治療(SGRT)で、より正確に効果が高く、副作用の少ない正確な治療を行うためには、画像誘導放射線治療(IGRT:Image-guided radiotherapy)が欠かせません。今日までX線、CTのみでIGRTを行う施設が大半でした。当院では、DIBH照射をより正確に行うために、IGRTの一つである「体表面画像誘導放射線治療(SGRT)」という最新の技術も導入しています。
SGRTは、患者さんの体の表面を3Dカメラで撮影し、呼吸による体の動きをリアルタイムで確認するシステムです。これにより、常に正しい位置に放射線を照射することができ、より安全で効果的な治療が可能になります。
さらに、SGRTは患者さんの治療中のストレス軽減にも役立ちます。従来は、特殊なペンで患者さんの体の表面に印や線を書いて位置合わせをしていました。しかし、この印や線を消さないように気を付ける必要や、服へ色移りをすることがあり、患者さんのストレスになることもありました。SGRTでは、体の表面の画像を元に位置合わせをするため、印や線を最小限にすることができます。これにより、患者さんはより快適に治療を受けることができます。日常生活において印や線を気にしなければいけないストレスの軽減という利点もあります。
体表面画像誘導放射線治療(SGRT)で、より正確に効果が高く、副作用の少ない正確な治療を行うためには、画像誘導放射線治療(IGRT:Image-guided radiotherapy)が欠かせません。今日までX線、CTのみでIGRTを行う施設が大半でした。当院では、DIBH照射をより正確に行うために、IGRTの一つである「体表面画像誘導放射線治療(SGRT)」という最新の技術も導入しています。
SGRTは、患者さんの体の表面を3Dカメラで撮影し、呼吸による体の動きをリアルタイムで確認するシステムです。これにより、常に正しい位置に放射線を照射することができ、より安全で効果的な治療が可能になります。
さらに、SGRTは患者さんの治療中のストレス軽減にも役立ちます。従来は、特殊なペンで患者さんの体の表面に印や線を書いて位置合わせをしていました。しかし、この印や線を消さないように気を付ける必要や、服へ色移りをすることがあり、患者さんのストレスになることもありました。SGRTでは、体の表面の画像を元に位置合わせをするため、印や線を最小限にすることができます。これにより、患者さんはより快適に治療を受けることができます。日常生活において印や線を気にしなければいけないストレスの軽減という利点もあります。
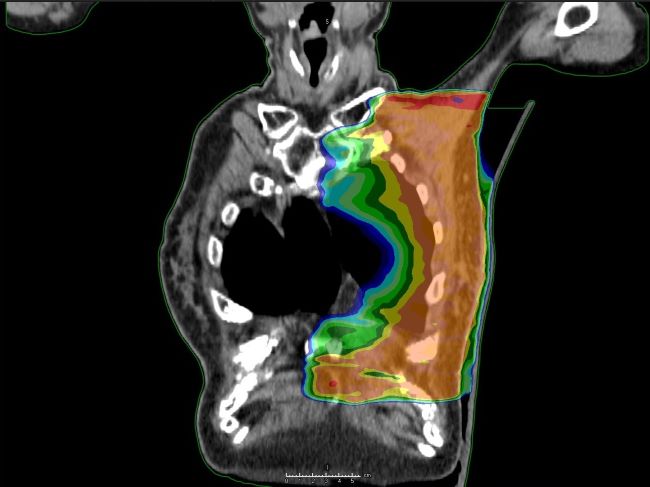
例)乳癌術後照射の症例。
治療当日の体表面画像と、治療計画時のCT画像の位置のずれをしっかり合わせることが可能です。可視光を使用しているため、位置合わせによる被ばくはありません。
1-2.VMATで肺への影響を最小限に、より安全な治療に
◎VMATとは?
VMAT(Volumetric Modulated Arc Therapy:回転強度変調放射線治療)は、がん治療における放射線治療の一種で、強度変調放射線治療(IMRT)の技術をさらに進化させたものです。VMATは、放射線照射装置を患者さんの周りで回転させながら、放射線の強度を連続的に変化させることで、腫瘍に線量を集中させ、周囲の正常組織への線量を低減します。
◎VMATとは?
VMAT(Volumetric Modulated Arc Therapy:回転強度変調放射線治療)は、がん治療における放射線治療の一種で、強度変調放射線治療(IMRT)の技術をさらに進化させたものです。VMATは、放射線照射装置を患者さんの周りで回転させながら、放射線の強度を連続的に変化させることで、腫瘍に線量を集中させ、周囲の正常組織への線量を低減します。
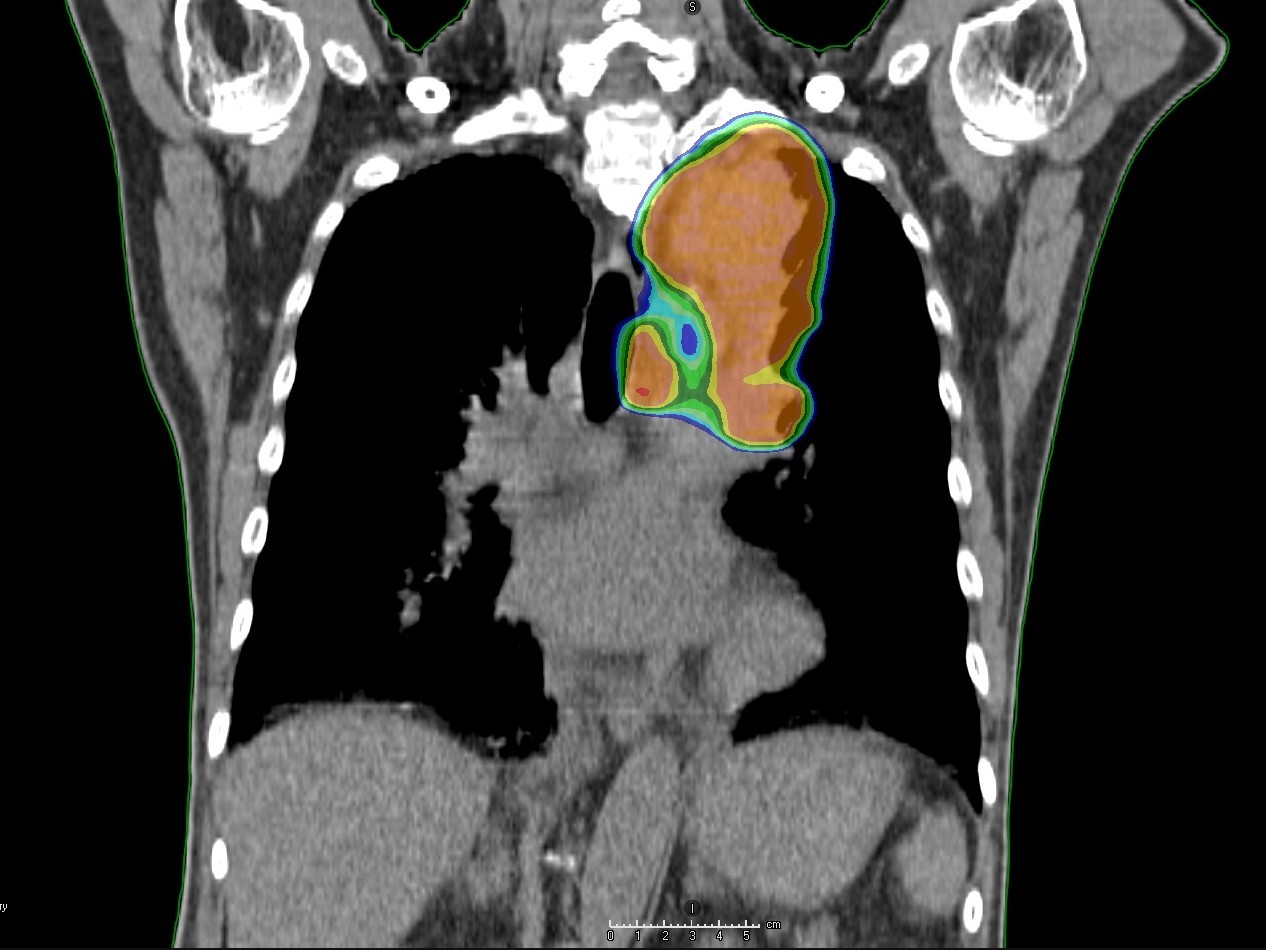
乳癌に対して鎖骨上窩と胸壁に対して
VMATで放射線治療した症例。
従来の方法に比べて肺にかかる放射線量(正常肺に20Gyあたる領域)を少なくすることができます。
Y Ono, M Yoshimura, K Hirata et al. Dosimetric advantages afforded by a new irradiation technique, Dynamic WaveArc, used for accelerated partial breast irradiation. Phys Med. 2018;48:103-110.
Y Ono, M Yoshimura, K Hirata et al. Dosimetric advantages afforded by a new irradiation technique, Dynamic WaveArc, used for accelerated partial breast irradiation. Phys Med. 2018;48:103-110.
2.肺癌
2-1. 1期肺癌・転移性肺腫瘍
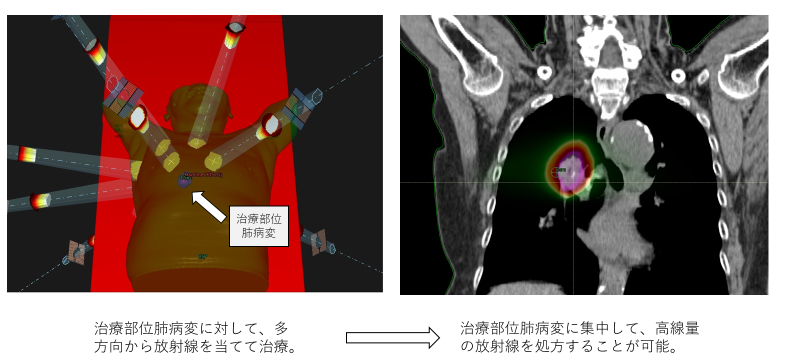
例)肺の病変部に対して、様々な方向から放射線をあてることで、病変部位への線量集中性を高めることが可能です。
2-2.3期肺癌
従来の方法に比べて肺にかかる放射線量(正常肺に20Gyあたる領域)、心臓にかかる放射線量(心臓に50Gyあたる領域)を少なくすることができます。
3期非小細胞肺癌患者に対する化学放射線療法において、放射線肺臓炎は深刻な問題であり、時には致命的な合併症となることがあります。この合併症を予測する際に重要な要因の一つ、肺にかかる放射線量(正常肺に20Gyあたる領域)をIMRTおよびVMATで従来の放射線の方法より少なくすることができます。IMRTを受けた患者群ではgrade 3以上の放射線肺臓炎の発症率が3D-CRTを受けた患者群よりも有意に低かったと報告されています(7.9% vs. 3.5%、P=0.039)。
また、この報告によれば、IMRTを受けた患者群では心臓に
照射される放射線の量も少なくすることができ、
生存率にも影響を与えていたと報告されています。
1) Chun, S.G., Hu, C., Choy, H., et al. : Impact of Intensity-Modulated Radiation Therapy Technique for Locally Advanced Non-Small-Cell Lung Cancer : A Secondary Analysis of the NRG Oncology RTOG 0617 Randomized Clinical Trial. J. Clin. Oncol., 35(1) : 56-62, 2017.
2)Dess, R.T., Sun, Y., Matuszak, M.M., et al. : Cardiac Events After Radiation Therapy : Combined Analysis of Prospective Multicenter Trials for Locally Advanced Non-Small-Cell Lung Cancer. J. Clin. Oncol., 35(13) : 1395-1402, 2017.
3期非小細胞肺癌患者に対する化学放射線療法において、放射線肺臓炎は深刻な問題であり、時には致命的な合併症となることがあります。この合併症を予測する際に重要な要因の一つ、肺にかかる放射線量(正常肺に20Gyあたる領域)をIMRTおよびVMATで従来の放射線の方法より少なくすることができます。IMRTを受けた患者群ではgrade 3以上の放射線肺臓炎の発症率が3D-CRTを受けた患者群よりも有意に低かったと報告されています(7.9% vs. 3.5%、P=0.039)。
また、この報告によれば、IMRTを受けた患者群では心臓に
照射される放射線の量も少なくすることができ、
生存率にも影響を与えていたと報告されています。
1) Chun, S.G., Hu, C., Choy, H., et al. : Impact of Intensity-Modulated Radiation Therapy Technique for Locally Advanced Non-Small-Cell Lung Cancer : A Secondary Analysis of the NRG Oncology RTOG 0617 Randomized Clinical Trial. J. Clin. Oncol., 35(1) : 56-62, 2017.
2)Dess, R.T., Sun, Y., Matuszak, M.M., et al. : Cardiac Events After Radiation Therapy : Combined Analysis of Prospective Multicenter Trials for Locally Advanced Non-Small-Cell Lung Cancer. J. Clin. Oncol., 35(13) : 1395-1402, 2017.
3.前立腺癌
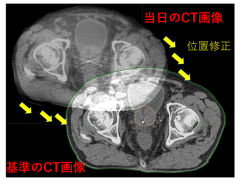
当日のCT画像と、基準のCT画像を比べて
位置のズレを自動で修正します。
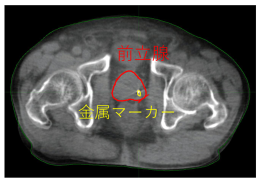
IGRT 前立腺や金属マーカ―を見ながら、
ミリ単位の精度で位置合わせを行います。
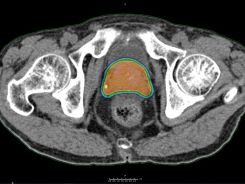
前立腺癌に対してVMATで
放射線治療した症例。
例)前立腺癌(金属マーカー留置後)症例。
治療当日のCT画像と、治療計画時のCT画像の位置のずれをしっかり合わせることが可能です。
治療当日のCT画像と、治療計画時のCT画像の位置のずれをしっかり合わせることが可能です。
4.転移性脳腫瘍
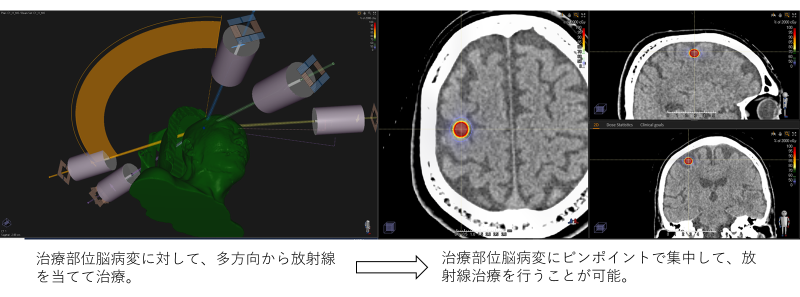
例)脳の小病変に対して、ピンポイント照射(定位照射)を行うことが可能です。
5.転移性骨腫瘍
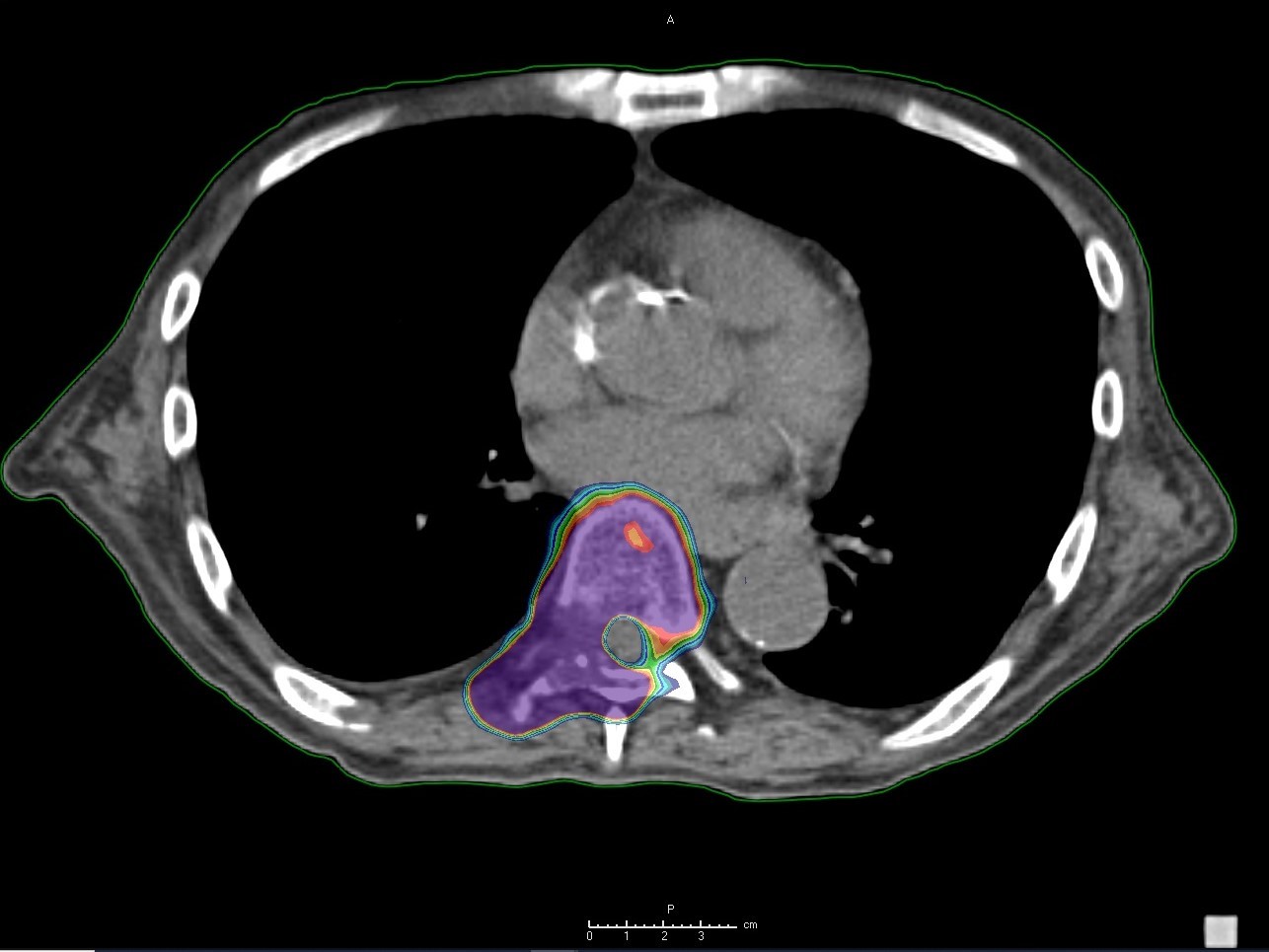
転移性骨腫瘍に対してSBRTで放射線治療した症例。
脊髄への線量を少なくし、腫瘍への線量を増やすことによって 75-95% の高い局所制御が示されています。
1) Bishop AJ, Tao R, Rebueno NC, et al. Out‐ comes for Spine Stereotactic Body Radiation Therapy and an Analysis of Predictors of Local Recurrence. Int J Radiat Oncol Biol Phys 2015; 92: 1016–1026.
2) Tseng CL, Soliman H, Myrehaug S, et al. Imaging-Based Outcomes for 24 Gy in 2 Daily Fractions for Patients with de Novo Spinal Metastases
Treated With Spine Stereotactic Body Radiation Therapy (SBRT). Int J Radiat Oncol Biol Phys 2018; 102: 499–507.
3) Wang XS, Rhines LD, Shiu AS, et al. Stereo‐ tactic body radiation therapy for management of spinal metastases in
patients without spinal cord compression: a phase 1–2 trial.
Lancet Oncol 2012; 13: 395–402
1) Bishop AJ, Tao R, Rebueno NC, et al. Out‐ comes for Spine Stereotactic Body Radiation Therapy and an Analysis of Predictors of Local Recurrence. Int J Radiat Oncol Biol Phys 2015; 92: 1016–1026.
2) Tseng CL, Soliman H, Myrehaug S, et al. Imaging-Based Outcomes for 24 Gy in 2 Daily Fractions for Patients with de Novo Spinal Metastases
Treated With Spine Stereotactic Body Radiation Therapy (SBRT). Int J Radiat Oncol Biol Phys 2018; 102: 499–507.
3) Wang XS, Rhines LD, Shiu AS, et al. Stereo‐ tactic body radiation therapy for management of spinal metastases in
patients without spinal cord compression: a phase 1–2 trial.
Lancet Oncol 2012; 13: 395–402
6.緩和的放射線治療について
がんに関連した疼痛や神経症状の予防や改善を目的とした緩和的放射線治療も行っており、4.転移性脳腫瘍、5.転移性骨腫瘍のように高精度な放射線治療を組み合わせて、効果の高く副作用の少ない治療を行っております。
また、骨転移に関連した疼痛や麻痺、脳転移の伴う麻痺やけいれん、進行肺がんに伴う呼吸障害などが対象となります。特に骨転移に関連する麻痺に対しては、早期介入が麻痺の改善には有効とされており、定期的に多職種でのカンファレンスを行い、積極的に取り組んでいます。
また、骨転移に関連した疼痛や麻痺、脳転移の伴う麻痺やけいれん、進行肺がんに伴う呼吸障害などが対象となります。特に骨転移に関連する麻痺に対しては、早期介入が麻痺の改善には有効とされており、定期的に多職種でのカンファレンスを行い、積極的に取り組んでいます。
7.その他
対象疾患
・悪性神経膠腫 ・髄膜種 ・聴神経腫瘍
・頭頚部がん(喉頭がん/咽頭がん) ・食道がん
・肺がん ・乳がん ・胃がん(止血)
・膵がん ・前立腺がん ・尿管がん
・膀胱がん ・子宮頚がん ・直腸がん
・肛門がん ・転移性皮膚腫瘍(皮膚転移)
・転移性脳腫瘍(脳転移) ・転移性骨腫瘍(骨転移)
・転移性リンパ節(リンパ節転移)
・悪性神経膠腫 ・髄膜種 ・聴神経腫瘍
・頭頚部がん(喉頭がん/咽頭がん) ・食道がん
・肺がん ・乳がん ・胃がん(止血)
・膵がん ・前立腺がん ・尿管がん
・膀胱がん ・子宮頚がん ・直腸がん
・肛門がん ・転移性皮膚腫瘍(皮膚転移)
・転移性脳腫瘍(脳転移) ・転移性骨腫瘍(骨転移)
・転移性リンパ節(リンパ節転移)
放射線治療装置と主な周辺機器
| 機器 | 製造業者 | 機器内容 |
|---|---|---|
| Versa HD | エレクタ | 放射線治療装置 |
| SOMATOM Definition AS OPEN | シーメンスヘルスケア | CTシミュレーション装置 |
| RayStation | 日立 | 治療計画装置 |
| Monaco | エレクタ | |
| MIM | ユーロメディテック | 治療計画支援装置 |
| Abches ET | エイペックスメディカル | 呼吸同期システム |
放射線治療の流れ
1.放射線治療科 初診受診
最初に担当医による診察を受けていただきます。
治療の適否を判断し、治療の目的、副作用、治療スケジュール等を説明いたします。
ご家族も一緒にお聞きください。わからないことがありましたら遠慮なくご質問ください。治療にご同意いただけましたら、治療計画や治療開始日の日程調整をします。
※初診日は説明と日程調整のみです。実際の治療を行うわけではありません。
治療計画は、患者さんおひとりおひとりの病状に合わせて行います。
基本的には初診日に行いますが、後日行うこともあります。
効果が高く副作用を少なくするために、毎回、同じ姿勢で安静に寝て頂くことが必要です。必要に応じて、検査着に着替えたり、補助具を用いたり固定具を作成することがあります。
治療の適否を判断し、治療の目的、副作用、治療スケジュール等を説明いたします。
ご家族も一緒にお聞きください。わからないことがありましたら遠慮なくご質問ください。治療にご同意いただけましたら、治療計画や治療開始日の日程調整をします。
※初診日は説明と日程調整のみです。実際の治療を行うわけではありません。
治療計画は、患者さんおひとりおひとりの病状に合わせて行います。
基本的には初診日に行いますが、後日行うこともあります。
効果が高く副作用を少なくするために、毎回、同じ姿勢で安静に寝て頂くことが必要です。必要に応じて、検査着に着替えたり、補助具を用いたり固定具を作成することがあります。
2.治療計画(CT撮影)
看護師による治療オリエンテーションが行われます。
わからないことがありましたら遠慮なくご質問ください。
撮影したCT画像やMRI、PETなども参考にし、患者さんにとって効果が高く副作用が少ない治療となるように、専用の放射線治療計画用コンピュータで放射線治療計画を作成します。
患者さま個別に最適な治療法を計画するために、十分な時間をかけて綿密な作業を行っておりますため、治療開始日まで必要な日数を頂戴しております。
また、計画通りに正確に放射線が当たっているか事前確認を行います。
わからないことがありましたら遠慮なくご質問ください。
撮影したCT画像やMRI、PETなども参考にし、患者さんにとって効果が高く副作用が少ない治療となるように、専用の放射線治療計画用コンピュータで放射線治療計画を作成します。
患者さま個別に最適な治療法を計画するために、十分な時間をかけて綿密な作業を行っておりますため、治療開始日まで必要な日数を頂戴しております。
また、計画通りに正確に放射線が当たっているか事前確認を行います。
3.治療開始
治療計画の数日後(土日休日を除く)に治療を開始します。
原則として月曜日から金曜日の週5回(祝日は除く)治療を行います。
治療回数は患者さまおひとりおひとりの病状により異なりますが、2~6週間かかることが一般的です。なお、回数や治療期間は初診日に担当医により決定されます。
原則として月曜日から金曜日の週5回(祝日は除く)治療を行います。
治療回数は患者さまおひとりおひとりの病状により異なりますが、2~6週間かかることが一般的です。なお、回数や治療期間は初診日に担当医により決定されます。
検査当日の流れ

・原則週に1回、担当医の診察があり、副作用の確認や病状の確認を行います。
・診察日以外は、問診票を記入していただき、看護師や放射線技師が体調の確認を行います。
・治療効果を保つためには、なるべく予定されたスケジュール通りに治療にいらしていただくことをお勧めしております。(副作用の状況等によっては、担当医の判断により治療が一時中断されることがあります。)
・治療機器のメンテナンスのため治療休止となる場合があります。ご承知おきください。
また、わからないことやご不安なこと、やむを得ない事情がある場合などはスタッフまでお気軽にご相談ください。
日本放射線腫瘍学会による放射線治療のご紹介サイト
放射線治療についてより詳しくお知りになりたい方はこちらをご覧ください。
日本放射線腫瘍学会
見て聴いて知る!がんの放射線治療
・診察日以外は、問診票を記入していただき、看護師や放射線技師が体調の確認を行います。
・治療効果を保つためには、なるべく予定されたスケジュール通りに治療にいらしていただくことをお勧めしております。(副作用の状況等によっては、担当医の判断により治療が一時中断されることがあります。)
・治療機器のメンテナンスのため治療休止となる場合があります。ご承知おきください。
また、わからないことやご不安なこと、やむを得ない事情がある場合などはスタッフまでお気軽にご相談ください。
日本放射線腫瘍学会による放射線治療のご紹介サイト
放射線治療についてより詳しくお知りになりたい方はこちらをご覧ください。
日本放射線腫瘍学会
見て聴いて知る!がんの放射線治療