アイセンター(眼科)
診療科部長からのメッセージ

安川 力
人間が日常生活を送る上で多くの情報は眼から得ていますので、生活の質(Quality of Life: QOL)を維持するために眼は大切にしたいものです。我々は白内障・緑内障・網膜硝子体疾患(網膜剥離、糖尿病網膜症、網膜静脈閉塞症、加齢黄斑変性、黄斑円孔など)を中心に、最新の医療機器とチーム医療により、患者本位の高度かつ安全な眼科医療を提供してまいります。
臨床試験・臨床研究について
当科では、加齢黄斑変性、糖尿病網膜症・網膜静脈分枝閉塞症などによる黄斑浮腫を中心に臨床試験を行っております。
現在行われている臨床試験はこちらをご覧ください。
また、医師主導の臨床研究も施行しています。
概要につきましては、下記ファイルをご参照ください。
現在行われている臨床試験はこちらをご覧ください。
また、医師主導の臨床研究も施行しています。
概要につきましては、下記ファイルをご参照ください。
- 中心性漿液性脈絡網膜症の再発に関する多施設後向き観察研究 (PDF ファイル 0.12MB)
- 加齢黄斑変性の初回治療前視力の推移 (PDF ファイル 0.17MB)
- 次世代眼科医療を目指す、技術通信技術(ICT)/人工知能を活用した画像等データベースの基盤構築研究へのご協力のお願い (PDF ファイル 0.2MB)
- 日本網膜硝子体学会における網膜硝子体手術・治療情報データベース事業 (PDF ファイル 0.1MB)
- 網膜静脈分枝閉塞症に伴う黄斑浮腫遷延に関与する因子の検討 (PDF ファイル 0.12MB)
- 下方ぶどう腫に伴う漿液性網膜剥離の多施設後ろ向き観察研究 (PDF ファイル 0.12MB)
- 中心性漿液性脈絡網膜症の多施設後ろ向き観察研究 (PDF ファイル 0.09MB)
- 網膜中心静脈閉塞症に伴う黄斑浮腫に対する抗VEGF薬の治療効果の検討 (PDF ファイル 0.15MB)
- OCT(光干渉断層計)画像と機械学習を用いた眼底の疾患の検出 (PDF ファイル 0.15MB)
- 黄斑下出血例の病態及び視力予後に関する多施設後ろ向き観察研究 (PDF ファイル 0.11MB)
- ぶどう膜炎後ろ向き疫学調査 (PDF ファイル 0.11MB)
- 術中の切除組織を用いた黄斑疾患の病態解明と新規治療法開発のための基礎的研究 (PDF ファイル 0.12MB)
- 人工知能を使った眼底写真による網膜疾患の視機能予測 (PDF ファイル 0.11MB)
- 抗菌薬点眼による注射後眼内炎予防効果の検討 多施設共同研究 (PDF ファイル 0.11MB)
- 網膜中心静脈閉塞(CRVO)の臨床所見と治療成績:多施設・後ろ向きてん観察研究 (PDF ファイル 0.21MB)
- 網膜静脈分枝閉塞症に伴う黄斑浮腫に対する側副血行路内の毛細血管瘤への直接凝固術の治療効果 (PDF ファイル 0.19MB)
- 難治性黄斑円孔に対する水晶体嚢移植の有効性に関する検討 (PDF ファイル 0.31MB)
- 超広角波長掃引型光干渉断層計を用いた眼後極部および周辺部網膜脈絡膜構造の観察 (PDF ファイル 0.2MB)
- 網膜中心静脈閉塞症における網膜虚血の視力予後への関与解明 (PDF ファイル 0.2MB)
- 汎網膜光凝固術を施行した糖尿病網膜症患者を対象に糖尿病性黄斑虚血の有病率及び新効率を評価する疫学的研究 (PDF ファイル 0.5MB)
- 網膜無灌流領域を有する網膜静脈閉塞症患者における炎症性サイトカインと黄斑浮腫、網膜無灌流領域の関与解明 (PDF ファイル 0.31MB)
- 滲出型加齢黄斑変性に対する介入後の長期経過の検討 (PDF ファイル 0.11MB)
診療・治療に対する心がけ
誠意と熱意を持って丁寧な診療をします。
大学病院として研究活動に根ざした高度な医療を提供します。
エビデンスの得られた標準的治療法(臨床試験から導き出された科学的根拠に基づく治療)から最新の治療法まで、患者さん及びそのご家族によく説明し、同意をいただいてから治療を行うようにします(インフォームド・コンセント)。
他の診療科との十分な連携を行い、急な状態の変化にも迅速に対応します。
名古屋都市圏の中核医療機関として、かかりつけ医とスムースな連携を取ります(病診連携)。
大学病院として研究活動に根ざした高度な医療を提供します。
エビデンスの得られた標準的治療法(臨床試験から導き出された科学的根拠に基づく治療)から最新の治療法まで、患者さん及びそのご家族によく説明し、同意をいただいてから治療を行うようにします(インフォームド・コンセント)。
他の診療科との十分な連携を行い、急な状態の変化にも迅速に対応します。
名古屋都市圏の中核医療機関として、かかりつけ医とスムースな連携を取ります(病診連携)。
診療科の特色・主な疾患
角結膜疾患、白内障、緑内障、網脈絡膜疾患など、すべての眼科疾患の診察を行っています。より専門的な経過観察が必要な場合は、予約制の専門外来において網膜疾患、緑内障、小児眼科疾患を専門のスタッフが対応しています。網膜硝子体疾患は当科の特に専門とする領域であり、最新の検査機器と治療機器を用いて、高度な診断と治療を提供しています。
1. 白内障

白内障
術前(左):水晶体が混濁します
術後(右):眼内レンズが入っています
眼の中の水晶体というカメラのレンズの部分が、濁ってくる病気です。原因は加齢によるものが視力の低下の他、眩しく感じたり、霧がかかってようにみえたりします。
現在、白内障は手術以外の治療法はありません。視力が低下し日常生活に不具合を生じたりるようになれば手術の適応があると考えます。手術は局所麻酔で行い、水晶体の内部の濁りを超音波できれいに取り除き、人工のレンズをかわりに挿入します。
現在、白内障は手術以外の治療法はありません。視力が低下し日常生活に不具合を生じたりるようになれば手術の適応があると考えます。手術は局所麻酔で行い、水晶体の内部の濁りを超音波できれいに取り除き、人工のレンズをかわりに挿入します。
2. 緑内障
多くの場合、初期の緑内障では自覚症状はありません。進行すると視野が欠け、視野の欠損が中心部に及ぶと視力が低下します。日本では眼圧が正常範囲内でも視野の異常を来す正常眼圧緑内障の患者さんが多いとされています。現在では様々な検査によってごく初期の緑内障の診断が可能です。
多くの緑内障は、まず点眼治療が基本になります。緑内障は進行をとめることが治療の最大の目的ですから、眼圧の状態、視神経の状態、視野変化の状態など総合的に経過をみながら、治療をしていく慢性の病気です。点眼でも進行が食い止められないような場合は、レーザー治療、手術治療が必要になります。手術治療の場合は、白内障手術と同時に行う事もあります。
一方で、急性緑内障発作と呼ばれる病態では、眼圧が急激に高くなるので、眼痛、頭痛、吐き気、充血、霧視などの症状がでます。このようなときには緊急の治療が必要です。
多くの緑内障は、まず点眼治療が基本になります。緑内障は進行をとめることが治療の最大の目的ですから、眼圧の状態、視神経の状態、視野変化の状態など総合的に経過をみながら、治療をしていく慢性の病気です。点眼でも進行が食い止められないような場合は、レーザー治療、手術治療が必要になります。手術治療の場合は、白内障手術と同時に行う事もあります。
一方で、急性緑内障発作と呼ばれる病態では、眼圧が急激に高くなるので、眼痛、頭痛、吐き気、充血、霧視などの症状がでます。このようなときには緊急の治療が必要です。
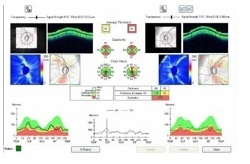
OCT:視神経線維が薄くなっています
(赤い部分)

HFA:視神経線維の欠損に一致して視野の異常が認められます
(黒い部分)
3. 糖尿病網膜症
糖尿病とは高血糖が続くことにより血管に糖分が詰まり、全身の血管が閉塞・破綻出血を繰り返す病気です。特に眼の網膜(カメラにたとえるとフィルムに相当する神経膜)の血管は非常に細く弱いため、最初に合併症をきたします。それが糖尿病網膜症です。
糖尿病にかかって約10年で単純網膜症(少数の出血)が発症します。その後徐々に進行し増殖網膜症(網膜虚血・増殖血管)になります。視力は病期が進めば進むほど急激に低下していきます。増殖型になってからも、放置すると大量出血や黄斑症(網膜中心部に滲出物が蓄積)をきたし、3~6年で新生血管緑内障・増殖性網膜剥離・網膜虚血により失明してしまいます。
また糖尿病網膜症で生じる黄斑浮腫は網膜症そのものがそれほど重篤でなくても著しい視力障害を来すことがあり、適切な治療が必要です。それぞれの病期に応じて診察間隔を調整したり、必要な検査(蛍光眼底造影検査・光干渉断層計((OCT))を行います。画像診断、特にOCTの進歩はめざましく最近では造影剤を使わないで、網膜血管の評価ができる機能もついています。
糖尿病にかかって約10年で単純網膜症(少数の出血)が発症します。その後徐々に進行し増殖網膜症(網膜虚血・増殖血管)になります。視力は病期が進めば進むほど急激に低下していきます。増殖型になってからも、放置すると大量出血や黄斑症(網膜中心部に滲出物が蓄積)をきたし、3~6年で新生血管緑内障・増殖性網膜剥離・網膜虚血により失明してしまいます。
また糖尿病網膜症で生じる黄斑浮腫は網膜症そのものがそれほど重篤でなくても著しい視力障害を来すことがあり、適切な治療が必要です。それぞれの病期に応じて診察間隔を調整したり、必要な検査(蛍光眼底造影検査・光干渉断層計((OCT))を行います。画像診断、特にOCTの進歩はめざましく最近では造影剤を使わないで、網膜血管の評価ができる機能もついています。
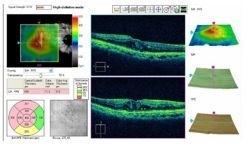
OCT
網膜浮腫の詳細な評価が可能です
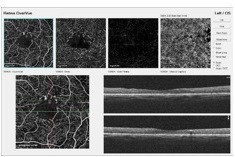
OCT angiography
造影剤無しで蛍光眼底造影検査に近い血管像を得ることができます
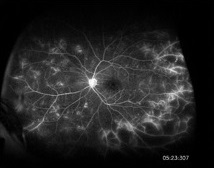
フルオレセイン蛍光眼底造影検査(広角撮影)
眼底の広い範囲の撮影が可能です
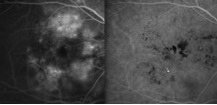
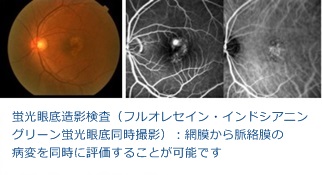
蛍光眼底造影検査(フルオレセイン・インドシアニングリーン蛍光眼底同時撮影)
黄班浮腫の原因を的確に評価することが可能です
治療の基本は内科医との密接な連携のもとに行われる血糖コントロールですが、病状に応じて、主に
1)網膜光凝固
2)抗VEGF薬硝子体内投与・ステロイド局所投与
3)硝子体手術
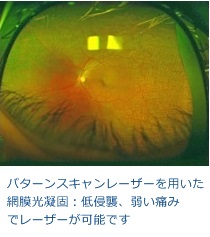
を行います。網膜周辺部に対する汎網膜光凝固では強い痛みを感じる患者さんも多くいます。当科では、痛みが比較的弱いとされているパターンスキャンレーザーも導入しています。黄斑浮腫は近年承認された抗VEGF薬の硝子体内注射が非常に注目されており当院でも施行しています。加えて当院では網膜光凝固や従来から行われているトリアムシノロン局所投与など複数の治療法を組み合わせることにより、より効果的かつ正常な網膜のダメージをできるだけ少なくするよう個々の患者さんの病態に応じて治療を選択しています。
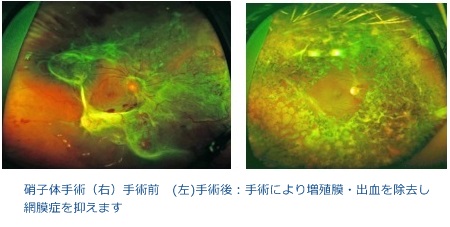
増殖糖尿病網膜症や硝子体出血が消退しない場合などに対しては、時期を逸せずに硝子体手術を行っています。硝子体手術は当科がもっとも力を入れている分野の一つですので,機械本体はもちろん、顕微鏡、眼底観察システムをはじめ眼内内視鏡やシャンデリアライドなど照明器具、鑷子などの細かい器具に至るまで、常に最新機種が導入されています。
1)網膜光凝固
2)抗VEGF薬硝子体内投与・ステロイド局所投与
3)硝子体手術
を行います。網膜周辺部に対する汎網膜光凝固では強い痛みを感じる患者さんも多くいます。当科では、痛みが比較的弱いとされているパターンスキャンレーザーも導入しています。黄斑浮腫は近年承認された抗VEGF薬の硝子体内注射が非常に注目されており当院でも施行しています。加えて当院では網膜光凝固や従来から行われているトリアムシノロン局所投与など複数の治療法を組み合わせることにより、より効果的かつ正常な網膜のダメージをできるだけ少なくするよう個々の患者さんの病態に応じて治療を選択しています。
増殖糖尿病網膜症や硝子体出血が消退しない場合などに対しては、時期を逸せずに硝子体手術を行っています。硝子体手術は当科がもっとも力を入れている分野の一つですので,機械本体はもちろん、顕微鏡、眼底観察システムをはじめ眼内内視鏡やシャンデリアライドなど照明器具、鑷子などの細かい器具に至るまで、常に最新機種が導入されています。
Navilas577+ナビゲーションレーザシステム(通称:ナビラス)を大学病院として初めて導入
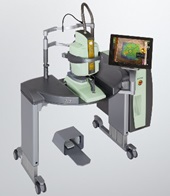
現在、糖尿病黄斑浮腫や網膜静脈分枝閉塞症による黄斑浮腫に対しては、主に薬物療法が用いられていますが、当院では浮腫の原因となる血管瘤をひとつひとつ丁寧に直接凝固することを重視しています。
当機器を使用することで、この「毛細血管瘤の直接凝固」がより正確かつ安全に実施できるようになるだけでなく、患者さんの経済的な負担軽減にもつながります。
当機器を使用することで、この「毛細血管瘤の直接凝固」がより正確かつ安全に実施できるようになるだけでなく、患者さんの経済的な負担軽減にもつながります。
4. 加齢黄斑変性
加齢黄斑変性とは物を見る中心である黄斑部の網膜(カメラのフィルムに相当する神経膜)下に、脈絡膜(網膜の下の膜)から病的な新生血管が生えてくる病気です。生えてきた血管は正常な血管ではないため、出血したり、血液中の脂肪や水分が多量に漏れ出たりします。網膜の下へそれらが漏れ出ると、滲出性の網膜剥離となり、栄養を受けられなくなって徐々に神経細胞が死んでしまいます。物を見る中心である黄斑部が傷んでしまうため視力が極端に低下します(回復も困難です)。稀に脈絡膜新生血管から眼内に大量出血を起こして、全く見えなくなることもあります。
高齢者に多く発生することから、黄斑組織の加齢による老化現象が主な原因と考えられています。発症を促進する因子としては、全身疾患(心血管疾患や高血圧)、喫煙、栄養状態、遺伝、光障害などの関与も指摘されています。自覚症状は、視野の中心の最もよく見ようとする部分が見えにくくなります。視力低下の他、物がゆがんで見えたり、中心が暗いといった症状が出ます。
高齢者に多く発生することから、黄斑組織の加齢による老化現象が主な原因と考えられています。発症を促進する因子としては、全身疾患(心血管疾患や高血圧)、喫煙、栄養状態、遺伝、光障害などの関与も指摘されています。自覚症状は、視野の中心の最もよく見ようとする部分が見えにくくなります。視力低下の他、物がゆがんで見えたり、中心が暗いといった症状が出ます。
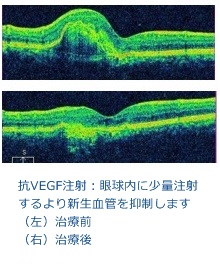
加齢黄斑変性に対する治療は従来からいろいろな治療法が試みられてきました。2004年に導入された光線力学的療法(PDT)は一定の効果が得られ,現在でも行われています。この治療法は、光に反応する薬剤を注射した後、病変部に特殊なレーザーを照射するというものです。最近では抗VEGF薬硝子体内注射が治療の中心になっています。現在3種類の抗VEGF薬が国内で承認されていますが当院では病状に応じて種類、診察間隔、投与間隔を調整し個々の患者さんに対して最適な投与回数になるよう心がけています。時々黄斑下血腫と呼ばれる黄斑部の網膜の下に出血が起きることがあります。このようなときには膨張性のガスと血液の塊を溶かすお薬を硝子体に投与しガスを移動させる治療を積極的に行っています。さらに出血が網膜の前のほうにも出てきてしまったり、硝子体中に広く広がってしまった場合には硝子体手術を施行します。
5. 網膜裂孔・裂孔原性網膜剥離
眼の網膜(カメラにたとえるとフィルムに相当する神経膜)に穴があいたものを網膜裂孔あるいは網膜円孔、網膜裂孔から眼内の液性成分が網膜の裏側に入っていき網膜と網膜がはがれている状態を網膜剥離とよびます。網膜裂孔は中高年において後部硝子体剥離が起こった時、網膜と硝子体が強くくっついている部分が存在すると網膜が引っ張られて生じます。引っ張る力が強いと、急速に網膜剥離に進展し、胞状の網膜剥離になります。一方で網膜円孔は、網膜が弱くなったり、薄くなったりして起こり、多くの場合は格子状変性と呼ばれる網膜周辺部の変性した部分に生じます。網膜円孔による網膜剥離は若年者に多く、網膜剥離は浅く、平たくまたゆっくり進行します。
網膜裂孔は無症状のこともありますが、飛蚊症や光視症といった前駆症状がでることもあります。網膜剥離になると視野が欠ける、視力が低下するといった症状もでます。
網膜裂孔の場合は、その周囲にレーザー光凝固を行い、網膜剥離に進行しないようにします。網膜円孔に対しては網膜光凝固をする場合もありますし、そのまま経過観察をする場合もあります。
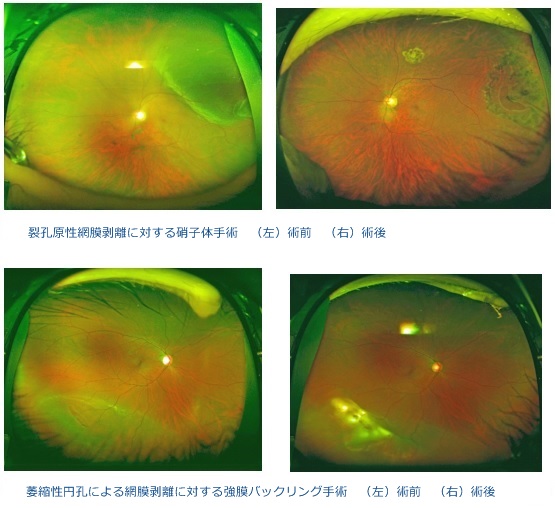
網膜剥離を生じている場合は、手術が必要になります。手術の方法は大きく分けて二つあります。眼の外側からシリコンのスポンジやバンドを縫い付け、網膜裂孔を閉鎖させる手術(バックリング手術)と硝子体手術です。どちらの術式を選択するかは、患者さんの年齢、裂孔の場所・大きさ、網膜剥離の程度、硝子体の状態などにより異なります。硝子体手術を施行した場合には、眼内にガスをいれるので、しばらくうつぶせ~うつむきの姿勢をとって必要があります。また硝子体手術の場合には白内障手術を併用することが多くなります。
網膜裂孔は無症状のこともありますが、飛蚊症や光視症といった前駆症状がでることもあります。網膜剥離になると視野が欠ける、視力が低下するといった症状もでます。
網膜裂孔の場合は、その周囲にレーザー光凝固を行い、網膜剥離に進行しないようにします。網膜円孔に対しては網膜光凝固をする場合もありますし、そのまま経過観察をする場合もあります。
網膜剥離を生じている場合は、手術が必要になります。手術の方法は大きく分けて二つあります。眼の外側からシリコンのスポンジやバンドを縫い付け、網膜裂孔を閉鎖させる手術(バックリング手術)と硝子体手術です。どちらの術式を選択するかは、患者さんの年齢、裂孔の場所・大きさ、網膜剥離の程度、硝子体の状態などにより異なります。硝子体手術を施行した場合には、眼内にガスをいれるので、しばらくうつぶせ~うつむきの姿勢をとって必要があります。また硝子体手術の場合には白内障手術を併用することが多くなります。
6. 網膜静脈閉塞症
網膜静脈閉塞症は眼の網膜(カメラのフィルムに相当する神経膜)の静脈が閉塞し、血液が強い浮腫・出血をきたし、神経網膜が傷んでしまう病気です。大きく網膜中心静脈閉塞症と網膜静脈分枝閉塞症に分けられます。いずれも高齢者、高血圧、高脂血症、糖尿病、脳心疾患、喫煙歴などをもっている方に多く発症しますが病状が異なります。
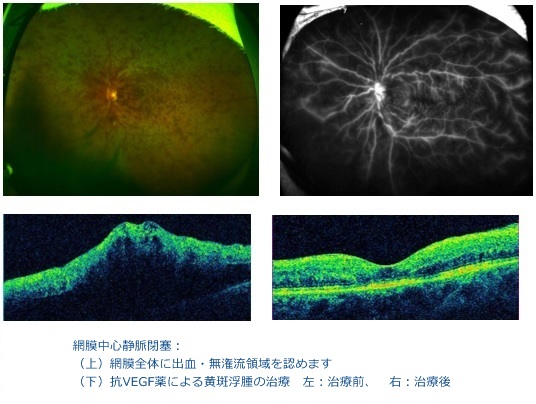
網膜中心静脈閉塞は網膜静脈の根元が閉塞してしまう病気で網膜全体出血がおこります。静脈の閉塞に続いて黄斑浮腫(網膜の一番視力に重要な部分が腫れる)や新生血管が生じます。黄斑浮腫が生じると視力が著しく悪化します。視力低下は急激に生じることもあります。血管新生は続発緑内障を引き起こすことがあり失明の危険があります。
当院では黄斑浮腫に対して糖尿病黄斑浮腫や加齢黄斑変性の治療にも用いられている抗VEGF薬を用いています。その投与方法は個々の患者さんの状態に応じてその都度検討しています。一方で網膜周辺部の虚血や新生血管に対しては従来通り網膜光凝固を施行しています。その際にステロイドの局所投与を一緒に行うこともあります。硝子体出血を来した場合には硝子体手術を施行します。
網膜静脈分枝閉塞は主に網膜の動脈と静脈が交差する場所で、静脈が動脈に圧迫されることによって生じます。そのため、網膜の限局した部分に出血などが生じます。黄斑浮腫が生じない部分の閉塞は多くの場合、自覚症状がないため、自然に経過し偶然発見されることもあります。
黄斑浮腫を生じると、中心静脈閉塞のように視力低下を来します。また新生血管が生じることもあり、その血管が破綻するとやはり硝子体出血を引き起こします。治療は中心静脈とほぼ同様で黄斑浮腫に対しては抗VEGF薬、新生血管や、網膜の虚血に対しては網膜光凝固、硝子体出血に対しては硝子体手術を行います。
網膜中心静脈閉塞は網膜静脈の根元が閉塞してしまう病気で網膜全体出血がおこります。静脈の閉塞に続いて黄斑浮腫(網膜の一番視力に重要な部分が腫れる)や新生血管が生じます。黄斑浮腫が生じると視力が著しく悪化します。視力低下は急激に生じることもあります。血管新生は続発緑内障を引き起こすことがあり失明の危険があります。
当院では黄斑浮腫に対して糖尿病黄斑浮腫や加齢黄斑変性の治療にも用いられている抗VEGF薬を用いています。その投与方法は個々の患者さんの状態に応じてその都度検討しています。一方で網膜周辺部の虚血や新生血管に対しては従来通り網膜光凝固を施行しています。その際にステロイドの局所投与を一緒に行うこともあります。硝子体出血を来した場合には硝子体手術を施行します。
網膜静脈分枝閉塞は主に網膜の動脈と静脈が交差する場所で、静脈が動脈に圧迫されることによって生じます。そのため、網膜の限局した部分に出血などが生じます。黄斑浮腫が生じない部分の閉塞は多くの場合、自覚症状がないため、自然に経過し偶然発見されることもあります。
黄斑浮腫を生じると、中心静脈閉塞のように視力低下を来します。また新生血管が生じることもあり、その血管が破綻するとやはり硝子体出血を引き起こします。治療は中心静脈とほぼ同様で黄斑浮腫に対しては抗VEGF薬、新生血管や、網膜の虚血に対しては網膜光凝固、硝子体出血に対しては硝子体手術を行います。
7. 黄斑円孔・網膜前膜
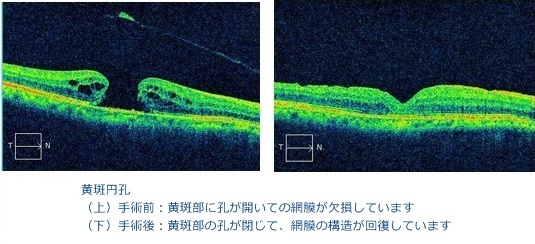
黄斑円孔
硝子体が変性し、網膜(カメラでいうとフィルムに相当する神経膜)の中心部(黄斑部)を引っ張ることにより黄斑部に孔があいてしまう病気です。通常は加齢による硝子体の変化で生じますが、外傷がきっかけで発症することもあります。特発性の黄斑円孔の患者さんの10%は両眼性と言われています。黄斑部に孔があいてしまうために短期間で視力が低下します。初期には変視症をきたすこともあります。
一度孔があいてしまうと、稀に、自然に円孔が閉鎖する場合もありますが、ほとんどの例では硝子体手術が必要です。硝子体手術においては以前から内境界膜(硝子体と網膜の間の薄い膜)を剥離すると、閉鎖率(黄斑円孔が閉鎖する確立)が高いとされており内境界膜剥離をおこないその後硝子体に空気やガスを入れます。そのため、この手術の後はうつぶせの姿勢をとる必要がありあります。
硝子体が変性し、網膜(カメラでいうとフィルムに相当する神経膜)の中心部(黄斑部)を引っ張ることにより黄斑部に孔があいてしまう病気です。通常は加齢による硝子体の変化で生じますが、外傷がきっかけで発症することもあります。特発性の黄斑円孔の患者さんの10%は両眼性と言われています。黄斑部に孔があいてしまうために短期間で視力が低下します。初期には変視症をきたすこともあります。
一度孔があいてしまうと、稀に、自然に円孔が閉鎖する場合もありますが、ほとんどの例では硝子体手術が必要です。硝子体手術においては以前から内境界膜(硝子体と網膜の間の薄い膜)を剥離すると、閉鎖率(黄斑円孔が閉鎖する確立)が高いとされており内境界膜剥離をおこないその後硝子体に空気やガスを入れます。そのため、この手術の後はうつぶせの姿勢をとる必要がありあります。
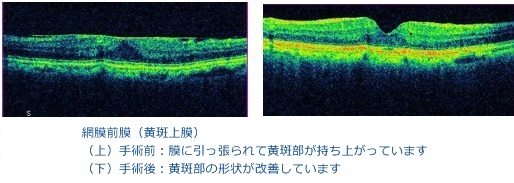
網膜前膜(黄斑上膜)
網膜(カメラでいうとフィルムに相当する神経膜)に薄い膜が張ってしまう病気です。 ぶどう膜炎などの炎症や網膜裂孔、外傷などに続発して生じることもありますが、特別な原因がなくても加齢による硝子体の変化によって生じることもあります。 通常黄斑部付近にできやすいため黄斑上膜と呼ばれることもあります。黄斑部に膜ができてしまうと、正常な黄斑部の網膜の形が崩れてしまうため、ものがゆがんで見えたり(変視症)、視力が低下したりします。 これらの症状を改善させるためには硝子体手術が必要となります。
手術時期は患者さんとよく相談して決定しますが、あまり視力が低下してから時間がたつと膜を除去しても視力や変視症の改善が得られないこともあるので、比較的よい視力でも患者さんの自覚症状が強ければ早めに手術を行います。
網膜(カメラでいうとフィルムに相当する神経膜)に薄い膜が張ってしまう病気です。 ぶどう膜炎などの炎症や網膜裂孔、外傷などに続発して生じることもありますが、特別な原因がなくても加齢による硝子体の変化によって生じることもあります。 通常黄斑部付近にできやすいため黄斑上膜と呼ばれることもあります。黄斑部に膜ができてしまうと、正常な黄斑部の網膜の形が崩れてしまうため、ものがゆがんで見えたり(変視症)、視力が低下したりします。 これらの症状を改善させるためには硝子体手術が必要となります。
手術時期は患者さんとよく相談して決定しますが、あまり視力が低下してから時間がたつと膜を除去しても視力や変視症の改善が得られないこともあるので、比較的よい視力でも患者さんの自覚症状が強ければ早めに手術を行います。
スタッフ紹介
(令和8年4月1日現在)
| 役職 | 氏名 | 専門分野 |
| 部長・教授 | 安川 力 | 網膜硝子体、加齢黄斑変性 |
| 副部長・准教授 | 平野 佳男 | 網膜硝子体、網膜循環障害 |
| 助教 | 森田 裕 | 網膜硝子体、糖尿病網膜症 |
| 助教 | 佐藤 達彦 | 網膜硝子体、白内障 |
| 助教 | 榮枝 幸紀 | 網膜硝子体 |
| 助教 | 湯口 貴彬 | 網膜硝子体 |
| 助教 | 高柳 佑士 | 緑内障、網膜硝子体、眼瞼、涙道 |
| 臨床研究医 | 高野 千夏 | 網膜硝子体 |
| 臨床研究医 | 杉山 寛明 | 網膜硝子体 |
| 臨床研究医 | 曽我 奈里子 | 網膜硝子体 |
| 臨床研究医 | 安藤 諒太 | 網膜硝子体 |
| 臨床研究医 | 石塚 迪子 | 網膜硝子体 |
外来担当者一覧
外来診察日ならびに担当医師についてはこちらをご覧ください。
ロービジョン外来
視機能の低下により日常生活や仕事に支障を来たしている方々を対象としたロービジョン外来を毎週木曜日に実施しています。当外来では、治療に引き続きQuality of Life(QOL:生活の質)向上に向けたケアを行っています。
特色
- 社会福祉法人名古屋市総合リハビリテーション事業団センターに所属する歩行訓練士が月1回来院し、歩行訓練などを実施しています。
- ルーペ、拡大読書器、タブレット端末等を活用して生活の質を向上させる方法について視能訓練士がアドバイスしています。
- 名古屋ライトハウスや盲学校等の社会資源の利用に係る情報提供や相談を、視能訓練士が社会福祉士と協同して実施しています。
ご注意いただきたいこと
当外来は、当院眼科で診療を受けた方のみが対象であり、ロービジョン外来のみを受診することはできません。受診をご希望の患者さんは、まず眼科の主治医にご相談ください。
アイセンター(眼科)について詳しく知りたい方
アイセンター(眼科)では、特設サイトを運営しています。
アイセンター(眼科)についての詳しい内容については、
名古屋市立大学大学院医学研究科眼科学教室ホームページを参照ください。
名古屋市立大学大学院医学研究科眼科学教室ホームページへ
(別ウィンドウで開きます)
アイセンター(眼科)についての詳しい内容については、
名古屋市立大学大学院医学研究科眼科学教室ホームページを参照ください。
名古屋市立大学大学院医学研究科眼科学教室ホームページへ
(別ウィンドウで開きます)
